蝶窦的大小、形状和气化程度的变异很大。出生时仅为一小的骨性空腔,青春期发展很快,在早期,蝶窦由后延伸到鞍前区,扩展到鞍下和鞍后,成年人达到最大程度扩张,部分可环绕视神经管,窦腔可延伸到翼突根部或蝶骨大翼,甚至扩展到枕骨基底部。随着年龄增长,骨性窦壁吸收,偶尔可造成骨缺损,黏膜直接与硬膜接触。
成年蝶窦有3种类型(图2-5):根据蝶窦气化程度分为甲介型、鞍前型、全鞍型。甲介型蝶窦是一块没有空腔的坚硬骨。鞍前型蝶窦位于鞍结节,而不在其后,全鞍型是最多见的,蝶骨体内空腔延伸进入后到斜坡;我们研究中发现,成年鞍前型占24%,全鞍型占75%,甲介型少见。蝶窦气化类型的不同与蝶鞍区手术的入路的选择及手术并发症的发生有密切的关系,蝶窦腔发育得越好,其窦壁越薄,越易造成骨缺损。若窦腔气化发育差,位于鞍结节之前,在行经蝶垂体瘤手术时,鞍区开窗较为困难,可能损伤视神经及造成脑脊液鼻漏;术前应充分了解蝶窦气化类型,冠状位以及水平位CT扫描能清晰显示两侧蝶窦气化发育情况,对选择手术入路有一定的指导意义。

图2-5 蝶窦气化分型
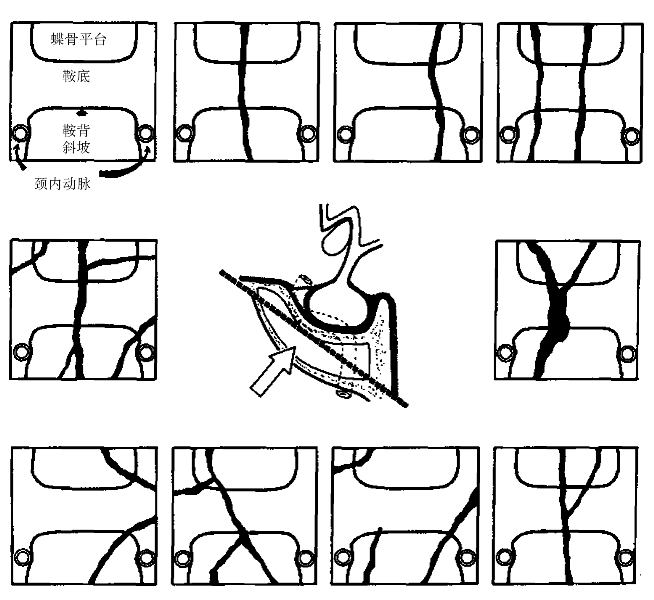
图2-6 蝶窦内间隔
蝶窦间隔在大小、厚度、位置、完整性以及与鞍膈的关系变异极大(图2-6)。窦腔常被不规则的小间隔分开,很少均分。间隔在通过鞍底时常偏离中线。根据我们研究发现,68%被一个大的间隔一分为二,间隔常偏离中线,或偏向一侧。最常见类型的蝶窦,在大的成对的窦中又有多个小腔,小腔被不同方向的间隔分隔,经蝶入路进入蝶窦时常有“楼上楼”的感觉,鞍背的CT或MRI可为经蝶手术提供间隔与鞍底确切的关系。在蝶鞍底部,颈内动脉沿其前缘凸向窦腔内形成隆起,视神经管通常在蝶窦外侧壁上部凸起(图2-7),上颌神经在蝶窦外侧壁的外下部分凸起(表2-1)。窦壁在视神经管和颈内动脉凸之间有视颈隐窝从侧壁伸出。切除蝶窦外侧壁的黏膜、骨壁后可暴露覆盖在海绵窦内侧和视神经管内侧的硬膜。打开硬膜暴露海绵窦内颈内动脉、视神经和三叉神经。展神经位于颈内动脉的外侧和三叉神经第一支内侧,打开蝶窦外侧壁,在下缘可见三叉神经的第2、3支,有50%的标本,蝶窦黏膜与视神经、三叉神经和颈内动脉之间仅有<0.5mm厚的骨壁分隔。分隔颈内动脉的骨壁常比分隔垂体的骨壁要薄。在有些标本中,窦腔气化好,分隔这些结构的骨质缺失,故视神经管和颈内动脉管暴露于蝶窦窦腔内,因此,打开蝶窦后,应观察有无颈内动脉搏动,如术中盲目进行蝶窦腔乱刮或撕拉,易造成骨壁破坏,损伤视神经及颈内动脉,发生严重并发症。(www.daowen.com)
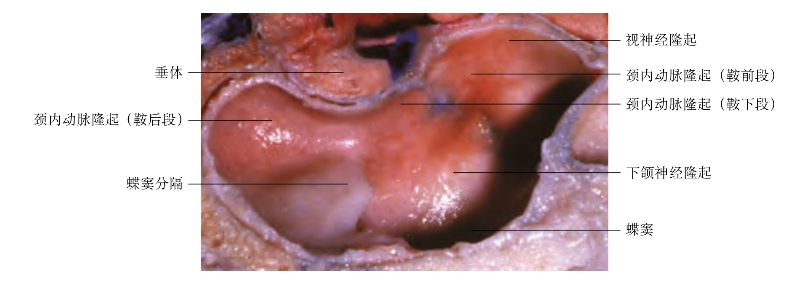
图2-7 蝶窦外侧壁
表2-1 蝶窦内各隆起的骨壁厚度(mm)
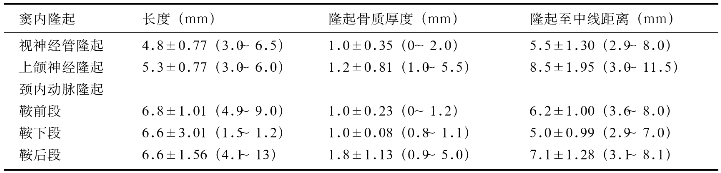
(王继群,1994)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。