1)免疫应答概述
免疫应答是动物机体在抗原刺激下,体内免疫细胞发生一系列反应而清除异物的过程。这一过程主要包括抗原递呈细胞对抗原的处理、加工和呈递,T,B淋巴细胞对抗原的识别、活化、增殖和分化,最后产生效应分子抗体与细胞因子以及免疫效应细胞(细胞毒性T细胞和迟发性变态反应性T细胞),并最终将抗原物质和再次进入机体的抗原物质清除。
2)免疫应答的基本过程
免疫应答是一个十分复杂连续不可分割的生物学过程,除了由单核巨噬细胞系统和淋巴细胞系统协调完成外,还有许多细胞因子发挥辅助效应。这一过程可人为地划分为致敏阶段、反应阶段、效应阶段(图7.12)。
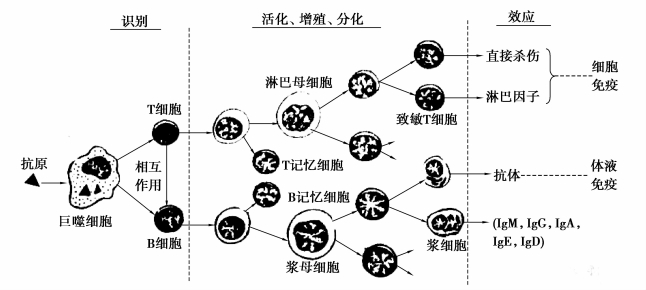
图7.12 免疫应答基本过程示意图
(1)致敏阶段
致敏阶段即处理和识别抗原阶段,又称感应阶段、识别阶段。是抗原物质进入体内,抗原递呈细胞对其捕获、加工处理和提呈以及T细胞和B细胞对抗原的识别阶段。
抗原递呈细胞能够摄取和处理抗原,并把抗原信息递呈给淋巴细胞而使淋巴细胞活化。按照细胞表面的主要组织相容性复合体(MHC)Ⅰ类和Ⅱ类分子,可把抗原递呈细胞分为两类,一类是MHC-Ⅰ类分子的抗原递呈细胞,包括所有的有核细胞,可作为内源性抗原的递呈细胞,如胞内菌感染的细胞、病毒感染的细胞。肿瘤细胞等均属此类;另一类是MHC-Ⅱ类分子的抗原递呈细胞,包括单核/巨噬细胞、树突状细胞、朗格汉斯细胞、B细胞等,主要作为外源性抗原的递呈细胞。
对内源性抗原首先被细胞的蛋白酶分解成肽段,与MHC-Ⅰ类分子结合,形成多肽MHC-Ⅰ类分子复合物,供细胞毒性T淋巴细胞(TC)所识别。外源性抗原物质进入机体后,首先被巨噬细胞吞噬,并通过巨噬细胞内溶酶体的作用,将大分子抗原颗粒消化、降解,而保留其具有免疫源性的部分。这部分抗原多与吞噬细胞的MHC-Ⅱ类分子结合,浓集于巨噬细胞表面,可供TH细胞、T细胞抗原受体(TCR)所识别。引起体液免疫的抗原有TD抗原和TI抗原,TD抗原被吞噬细胞吞噬,将抗原信息传递给TH细胞,再由TH细胞将信息传递给B细胞;TI抗原不需吞噬细胞的吞噬和TH细胞的辅助便可直接激活B细胞。
(2)反应阶段
反应阶段即增殖与分化阶段。反应阶段是T细胞或B细胞受抗原刺激后活化、增殖、分化,并产生效应性淋巴细胞和效应分子的过程。
诱导产生免疫细胞时,T淋巴细胞增殖分化成淋巴母细胞,最终成为效应性淋巴细胞,并产生多种细胞因子。
诱导产生体液免疫时,抗原则刺激B细胞增殖分化为能够合成与分泌抗体的浆细胞。
少数T、B淋巴细胞在分化过程中,中途停止分化,而转变为长寿的记忆细胞(T记忆细胞和B记忆细胞)。记忆细胞储存着抗原的信息,可在体内存活数月、数年或更长的时间,以后再次接触同样抗原时,便能迅速大量增殖、分化成致敏淋巴细胞或浆细胞。
(3)效应阶段
效应阶段是免疫效应细胞和效应分子发挥细胞免疫效应和体液免疫效应,最终清除抗原物质的过程。
当致敏淋巴细胞或浆细胞,再次遇到相同抗原刺激时,致敏淋巴细胞释放出多种具有免疫活性的淋巴因子,或通过效应性T细胞与靶细胞特异性结合,最后使靶细胞溶解破坏(细胞毒效应)而发挥细胞免疫作用;浆细胞则合成各种类型的免疫球蛋白(抗体),参与体液免疫反应。(www.daowen.com)
3)免疫应答参与的细胞及其表现形态与特点
参与机体免疫应答的核心细胞是T细胞和B细胞,巨噬细胞等是免疫应答的辅佐细胞,也是免疫应答不可缺少的细胞。动物体内的免疫应答包括体液免疫和细胞免疫,分别由B、T细胞介导。
(1)体液免疫应答
体液免疫应答是指B细胞在抗原刺激下转化为浆细胞,并产生抗体而发挥的特异性免疫应答。一个B细胞表面有104~105个抗原受体,可以和大量的抗原分子相结合。
在体液免疫应答中,TI抗原能直接与B细胞表面的抗原受体结合,而TD抗原必须经过巨噬细胞等抗原递呈细胞的吞噬和处理才能与B细胞结合。抗原递呈细胞TD抗原捕捉、吞噬、消化处理后,将含有抗原决定簇的片段呈送到抗原递呈细胞表面只有当TH细胞表面的TCR识别抗原决定簇后,B细胞才能与抗原决定簇结合而被激活。
B细胞与抗原结合后就识别了该抗原,同时也被抗原所激活。B细胞活化后体积增大,代谢加强,依次转化为浆母细胞(体积较小,胞体为球形)、浆细胞(卵圆形或圆形,胞核偏于一侧),由浆细胞合成并分泌抗体球蛋白(浆细胞寿命一般只有2 d,每秒可合成300个抗体球蛋白)。在正常情况下,抗体产生后很快排出细胞外,进入血液,并在补体及多种免疫细胞的配合下清除异物。
由TD抗原激活的B细胞,一小部分在分化过程中停留下来不再继续分化,成为记忆性B细胞。当记忆性B细胞再次遇到同种抗原时,可迅速分裂,形成众多的浆细胞,表现快速免疫应答。而由TI抗原活化的B细胞,不能形成记忆细胞,并且只产生IgM抗体,不产生IgG。
(2)细胞免疫应答
细胞免疫应答是T细胞在抗原的刺激下活化、增殖、分化为效应性T淋巴细胞并产生细胞因子,从而发挥免疫效应的过程。在此描述的细胞免疫指的是特异性细胞免疫,广义的细胞免疫还包括吞噬细胞的吞噬作用,K细胞、NK细胞等的细胞毒性作用。
细胞免疫同体液免疫一样,也要经过抗原识别,一般T细胞只能结合肽类抗原,对于其他异物和细胞性抗原须经抗原递呈细胞的吞噬,将其消化降解成抗原肽,再与MHC分子结合成复合物,递呈于抗原递呈细胞表面,供T细胞识别。T细胞识别后开始活化,成为T淋巴母细胞,表现为胞体变大,胞浆增多,核仁明显,大分子物质合成与分泌增加,随后增殖,分化出大量的具有不同功能的效应T细胞,同时产生多种细胞因子,共同清除抗原,实现细胞免疫。其中一部分T细胞在分化初期就形成记忆T细胞而暂时停止分化,受到同种抗原的再次刺激时,便迅速活化增殖,产生再次应答。
(3)免疫应答的三大特点
①特异性:即只针对某种特异性抗原物质。
②具有一定的免疫期,这与抗原的性质、刺激强度、免疫次数和机体反应性有关。
③具有免疫记忆,通过免疫应答,动物机体可建立对抗原物质(如病原微生物)的特异性抵抗力,即免疫力。
4)免疫应答产生的场所
淋巴结和脾脏等外周免疫器官是免疫应答的主要场所。抗原进入机体后一般先通过淋巴循环进入淋巴结,进入血流的抗原则滞留于脾脏和全身各淋巴组织,随后被淋巴结和脾脏中的抗原呈递细胞捕获、加工和处理,而后表达于抗原呈递细胞表面。与此同时,血液循环中成熟的T细胞和B细胞,经淋巴组织中的毛细血管后静脉进入淋巴器官,与表达于抗原呈递细胞表面的抗原接触而被活化、增殖,最终分化为效应细胞,并滞留于该淋巴器官内。由于正常淋巴细胞的滞留、特异性增殖,以及因血管扩张所致体液成分增加等因素,引起淋巴器官的迅速增长,待免疫应答减退后才逐渐恢复到原来的大小。
抗原的引入包括皮内、皮下、肌肉和静脉注射等多种途径,皮内注射可为抗原提供进入淋巴循环的快速入口;皮下注射为一种简便的途径,抗原可被缓慢吸收;肌肉注射可使抗原快速进入血液和淋巴循环;而静脉注射进入的抗原可很快接触到淋巴细胞。抗原物质无论以何种途径进入机体,均由淋巴管和血管迅速运至全身,其中大部分被吞噬细胞降解清除,只有少部分滞留于淋巴组织中诱导免疫应答。皮下注射的抗原主要滞留于髓质和淋巴滤泡,髓质内的抗原很快被降解和消化,而皮质内的抗原可滞留较长时间。在脾脏的抗原,一部分在红髓被吞噬和消化,多数长时间滞留于白髓的淋巴滤泡中。抗原在体内滞留时间的长短与抗原的种类、物理状态、体内是否有特异性抗体存在及免疫途径等因素有关。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。







