【案例呈现】
1.病例
患者,女性,62岁,因胸骨后不适2年余到医院就诊。患者因胸骨后闷胀不适,分别于2年前和1年前在当地县医院行胃镜检查,均未发现明显异常,自行服用中草药治疗,症状反复发作;3个月前症状加重伴有进食不畅感,到医院行胃镜检查,发现食管下段有隆起性改变,未进行特殊诊治,医生建议患者到三级甲等医院进一步诊治。患者遂根据建议到上海某三级甲等医院进行检查。
胃镜检查:距离门齿33~36 cm处食管后壁可见一较大黏膜下隆起,黏膜表面光滑。窄带成像(NBI)内镜下未见明显异常,局部管腔狭窄,胃镜可通过。超声胃镜检查:食管下段近贲门处有一低回声占位,局部管壁层次消失,病灶大小约5.0 cm×5.5 cm,包绕主动脉。CT:食管下段及贲门壁肿块,纵隔及腹腔多发淋巴结肿大及肝脏转移(见图3-5)。根据内镜检查结果,医生认为病变主要位于黏膜下。为进一步明确诊断,予黏膜切开活检,切开时发现黏膜层与肿物有可见分界,局部粘连不明显,病理诊断为鳞状细胞癌(见图3-6)。
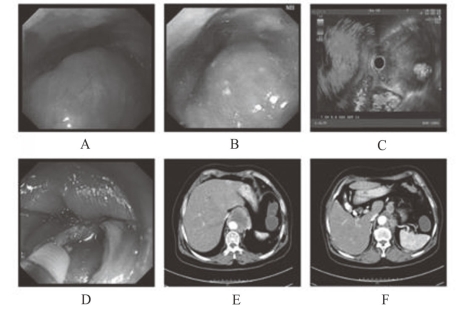
图3-5 内镜及CT检查
A:白光内镜检查;B:NBI内镜检查;C:超声内镜检查;D黏膜切口活检;
E:胸部CT发现食管下段肿物,伴肝脏强化结节;F:CT发现主动脉旁肿大淋巴结
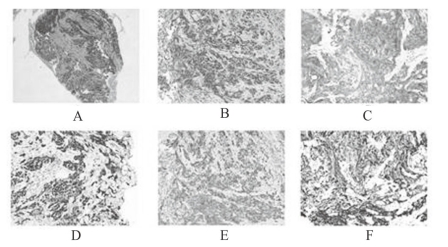
图3-6 病理检查及免疫组化检查
A:HE染色低倍视野;B:HE染色高倍视野;C、D、E:分别显示CD5/6、P63、P40的免疫组化染色结果为阳性;F:免疫组化染色显示Ki67阳性率约为50%
2.讨论
食管癌是起源于食管上皮层的恶性肿瘤,内镜检查可直接观察到食管黏膜上皮的变化,因此被认为是早期发现食管癌的最重要手段。目前针对早期食管癌的主要内镜检查手段包括三种。
(1)白光内镜检查。早期食管癌可出现黏膜颜色及形态的变化,如出现红区、糜烂、斑块、结节、黏膜粗糙等。
(2)色素内镜检查。色素内镜检查最常用的是碘染色,食管癌上皮细胞内糖原含量减少或消失影响细胞与碘的结合,碘染色时出现黏膜的淡染或不染。对有食管癌家族遗传病史、高危因素,年龄大于40岁或疑诊为食管癌的患者,推荐进行内镜下碘染色及指示性活检。
(3)电子染色内镜检查。电子染色内镜检查能更清楚地观察食管黏膜表面结构及其血管分布,有助于诊断Barrett食管、早期食管腺癌和早期食管鳞癌。
然而,以上各种内镜检查对早期食管癌诊断的准确性,均基于一个病理学基础,即食管黏膜上皮层的破坏,其破坏程度常与内镜下病变的严重度呈正相关,也与食管癌的生长方式密切相关。食管癌的主要生长方式有三种,如图3-7所示。
(1)表浅扩展生长式为主型,主要限于表皮内或浅层生长扩展。
(2)外向性生长方式为主型,在表皮内癌的基础上,癌组织伴随固有膜向表面生长形成乳头。
(3)内向性生长方式为主型,在表皮内癌的基础上,癌组织突破基底膜向下浸润性生长。(https://www.daowen.com)
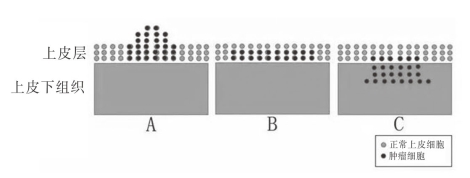
图3-7 食管癌主要生长方式示意图
A:外向性生长;B:表浅扩展生长;C:内向性生长
白光内镜检查发现,该患者食管黏膜表面光滑,NBI内镜下未见上皮乳头内毛细血管袢(IPCL)破坏,上皮层并未出现明显破坏的征象,可能为黏膜下病变。行超声内镜引导下细针穿刺活检(EUS-FNA)及黏膜切开后的深活检,医生根据病理检查结果诊断为鳞状细胞癌。患者黏膜上皮层未明显破坏,病变主要位于上皮下,结合内镜下表现及病理检查结果,可确定食管癌的主要生长为内向性生长方式为主型。该患者在就诊过程中,曾多次进行胃镜检查,均未发现食管黏膜明显异常,但没有进行超声内镜(EUS)及CT检查,因此未能较早发现上皮下的病变,当出现明显食管压迫症状时,肿物已浸润到重要血管并发生远处转移,患者已处于疾病晚期。
为提高对早期食管癌的诊断水平,临床工作中应注意以下几点。
(1)重视患者的临床症状,如胸骨后不适、进食滞留感、吞咽不适、消瘦等。
(2)注意观察患者症状的变化,如对症治疗一段时间后症状未改善,应考虑进行进一步的检查。
(3)行胃镜检查时,不仅要关注黏膜表面微结构及微血管的变化,而且要注意观察食管壁的隆起及食管蠕动情况。
(4)采用其他食管癌检查手段进行检查。如上消化道造影,可显示食管蠕动的异常,发现食管壁病变;EUS及CT检查可显示食管壁的层次、厚度及壁外情况,是发现内向性生长食管癌及判断其浸润深度的关键;正电子发射计算机断层显像CT(PET-CT)检查可发现代谢异常的肿瘤组织。
此外,临床医生还要具备早期诊断食管癌的意识,熟悉食管癌的各种生长方式及相应临床表现,才能减少漏诊的发生。
【素材出处】
张国祥,吴建华:《食管癌1例漏诊分析》,载《内科》,2019,2:251-253。
【案例点评】
本例中,患者在就诊过程中多次进行胃镜检查,但未进行超声内镜及CT检查,未能及早发现上皮下的病变。该患者食管癌为内向性生长方式为主型,在临床上分期最晚;此类食管癌早期症状不明显,难以发现,这是漏诊发生的重要原因。
医学的不确定性贯穿临床诊疗的始终,同为食管癌,但可以表现为不同的生长方式;同时,诊疗的任何环节(如患者的表述、医生的知识结构和经验、各项检查的完成质量、医生对检测或检查结果的判读、临床证据的选择和理解)都可能影响诊断结果,导致误诊、漏诊。因此,医生不仅要熟悉食管癌的各种生长方式及临床表现,还要用全面的、发展的眼光看问题:做胃镜检查时,不仅要关注黏膜表面的微结构以及微血管的变化,而且要注意食管壁的隆起及蠕动;在诊断时不仅要参考辅助检查结果,还要重视患者的临床症状,尤其是一些报警症状,如胸骨后不适、进食不畅等;疾病不是静止的,而是变化着的,现阶段没有呈现的表现不一定今后不发生,在患者有相关症状、而胃镜检查没有发现病变时,要考虑到疾病可能存在的最严重的情况,做出早期诊断、增强预见性。
【教学建议】
本素材可用于“内科学”课程消化系统疾病以及“外科学”课程胃肠外科疾病部分的“内镜诊断”内容的教学。教师给出病例,组织学生讨论:为什么医生会发生漏诊?如何有效避免?
(隆娟 郭昆全)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。