有关中枢神经损伤后能否恢复的问题,长久以来答案是偏于否定的。但在20世纪初,有关功能训练能改善偏瘫动物的运动功能的理论已从实践中得以证明,并在1930年由Bethe.A首先提出了中枢神经损伤后恢复的可塑性理论。他认为损伤后功能的恢复不是由于再生,而是由于残留部分的功能重建的结果。其后这些理论不断发展和完善,成为现今的脑可塑性理论。脑的可塑性是指脑有适应能力,即在结构和功能上修改自身以适应改变了的现实的能力。代偿和功能重组已成为脑可塑性的生理、生化或形态学改变的基础,再加上内外因素的作用,中枢神经系统在损伤后就有了恢复的可能。通过近几十年的研究,已发现形成脑可塑性的众多因素在不同的时期发挥着不同的作用,但其中一个重要因素就是功能的恢复训练。该因素在中枢神经系统疾病的康复中,无论是在损伤的早期,还是在损伤的后期,都有着十分重要的作用。恢复功能的训练可使感受器接受的传入性活动增多,促进大脑皮层功能重组,使丧失的功能重新恢复。上述理论已成为现代中枢神经系统损伤后康复的重要依据。
本世纪50年代以后,Twichell通过对121例偏瘫患者运动恢复过程的观察,发现所有的患者运动功能恢复的顺序有着一定的规律性,即弛缓期(完全性瘫痪)→联合反应期→共同运动期→共同运动中出现分离运动期→更多的分离运动出现期→精细、协调运动期。以后Brunnstrom进一步发展了Twitchell的观察过程,将其恢复过程分为6个等级,形成了沿用至今的Brunnstrom偏瘫运动功能评定法。从以上偏瘫后运动功能恢复的过程来看,肢体运动功能的恢复实际上是运动模式的转换过程。在“休克期”以后,首先出现的是正常情况下不曾有的“异常运动模式”,如果进一步恢复,“异常运动模式”便会逐渐减弱,正常运动模式逐步出现,其转折点在第三阶段。从病理生理看,前半部分为脊髓下位中枢的抑制作用丧失所致;而后半部分随着皮层水平的高位运动中枢控制能力的恢复,“异常运动模式”逐步消退,正常运动模式不断得以完善。早期系统的功能训练在运动模式由“异常”向正常转换的过程中起着重要作用。
偏瘫后的功能训练内容包括两部分,即患侧的恢复和健侧的代偿,重点在患侧的恢复。治疗开始的时间为患者生命体征稳定、神经学症状不再发展后48小时。弛缓阶段的康复治疗, 主要目的在于预防关节挛缩和畸形,防止发生继发性损害,抑制异常的运动模式,诱发随意运动。随着病情的进一步好转、脊髓下位中枢支配作用的增强,患者运动功能进入痉挛阶段,此阶段治疗的主要目的为控制肌痉挛和异常的运动模式,促进正常运动模式的出现,并在此基础上加强实用性动作的训练,如翻身→坐起→坐位平衡→坐到站→站立平衡→步行。在相对正常阶段,康复治疗的主要目的是促进选择性主动运动和促进速度运动的恢复,发展多种模式,多个肌群协调的组合运动,增大正常的运动感觉输入,使患者的步行功能恢复到接近正常水平。
1.首先需要医师的康复处方。
2.其次,以患者为中心,收集相关信息(评定)。康复治疗师通过查阅病历以及从其他各专业人员处获取信息,以及通过自身的观察、检查、测定等方法对患者进行评定,并通过与患者的沟通、倾听来了解患者的需求和愿望,还要了解和掌握患者包括社会背景、家庭构成和住宅环境、文化程度等全面情况。另外,还应该掌握患者家属的需求和对医疗、对康复治疗的期待和希望。总而言之,必须利用各种方法对患者进行全面、全方位的了解。
3.根据所有的评定结果和收集来的信息进行全面汇总和综合分析,发现和确认患者的问题,并分析造成这些问题的原因。
4.针对问题点确定治疗方案。
(1)确定要解决的问题点。
(2)预测患者的恢复情况和将来的生活自立程度。
(3)确定治疗目标。
(4)制定治疗计划,包括内容、方法、时间、顺序。
5.制定详细的康复治疗训练计划
(1)确定治疗训练的具体内容、解决问题的具体办法。
(2)设计治疗训练的实施顺序。
(3)设定训练时间和训练的量。
(4)确定适当难度的训练内容。
6.实施训练计划
(1)实施训练计划过程中,应善于发现患者的潜力,并针对这些潜在能力给予强化训练。
(2)训练内容的难度要循序渐进,逐个解决问题,使患者能够体验成功,获得成就感,有利于增强患者的自信。
(3)逐步扩大患者能够独立完成的动作的范围,提高自立程度。
7.再次评定(再检查),确认患者的治疗效果,对目前的训练方案进行必要的调整,设计下一步的康复治疗计划,便于患者更容易地、更多地掌握各种动作能力,提高日常生活自理程度。
8.汇总结果,对整个治疗过程进行总结,同时也是积累、储备知识和提高技术水平的过程。
(一)实施康复治疗计划尤其是日常生活动作训练过程中应注意的事项
1.明确容易引起运动受限的原因并尽可能避免做这些动作。
2.早期开始积极预防关节挛缩和精神机能下降等继发性合并症。
3.充分利用患者的残存功能,并发现和开发其可利用的代偿功能。
4.充分利用非麻痹侧的肢体,但又要避免过度用力地使用非麻痹侧,否则易引起痉挛加重。
5.做各种ADL活动的训练之前,首先应充分练习构成其活动的基本动作。比如,关节活动度和平衡能力几乎是所有日常生活活动的基本动作,需要充分地进行训练。
6.注意巩固已具备的ADL能力,避免能力下降甚至能力丧失。
7.根据患者机能水平制作必要的辅助器具。
8.根据患者机能水平对生活环境进行必要的改造。
9.进行各种活动的过程中,应随时注意对各个关节的保护。平衡能力受限的情况下,尤其要注意做好防止摔倒等二次受伤等危险因素的管理。
(二)各个恢复阶段的主要训练内容和指导方法
1.急救期
在急救期,患者病情不够稳定,治疗目的以控制病灶发展、恶化为主,康复治疗师应该在患者身体状况容许的范围内,配合护士做体位更换、关节活动、感觉知觉刺激等治疗和训练。
2.急性期
急性期,应尽早开始实施日常生活活动相关动作的指导,第一次指导通常是在病房进行的,需要注意的是首次训练必须要经过医生确认,做好安全管理的前提下进行。
在患者病情容许的范围内,除做床边ADL活动训练,还要增加一些病房内可以进行的动作训练。如:坐位保持动作、床上起坐动作、立位保持、起立、进食、坐位下或立位下的洗漱动作、移乘动作、更衣动作、健侧肢体操作轮椅的轮椅使用训练等。
(1)急性期主要治疗和训练目的:提高运动机能;预防继发性障碍的发生;改善耐力。
(2)急性期的主要治疗训练方法:为防止关节挛缩、褥疮发生等并发症,可以进行全身关节的自主运动和辅助运动;指导患者保持良好卧位和坐姿;在确认全身状况的前提下,进行床上起居活动的动作指导;坐位耐久性有所改善之后,开始进行移乘等病房内的ADL训练。
(3)日常生活动作训练:
①进食动作:首先需要确认是否有意识障碍;能否获得稳定的进食姿势;有无吞咽障碍;患侧手的功能情况,是否具备辅助手功能等。训练过程中针对发现的问题采取相应的措施。
②洗漱动作:初次洗漱动作通常是在病床上完成的,治疗时需要根据患者的身体机能的改善情况,随时指导患者逐渐调整洗漱动作时所采用的姿势。
③更衣动作:需要确认保持姿势稳定的能力、坐位和立位平衡情况、运动机能和认知水平,由于在急救期患者身上经常连接一些仪器线,所以开展此项训练会在一定程度上受限。
④排泄动作:在急性期,患者基本上都利用留置尿管,部分患者无尿意便意,或者由于语言障碍而无法表达尿意便意。这种情况下应根据患者的具体情况采取不同的措施,例如,指导患者定时坐到便器上,培养排便习惯等。
3.恢复期
(1)前阶段:以在病房内的ADL活动自立为目的。例如:从病房到厕所之间的转移、借助于步行器或拐杖等辅助器具的步行、在治疗人员辅助下完成动作等。
(2)后阶段:以家庭内的ADL活动自立为目的。例如:做饭、洗衣、整理卫生、外出购物等,这些活动要求必须具备安全方面的自我管理能力。
恢复期的康复治疗以ADL自立为目标。治疗者首先需要对患者进行ADL评定,根据结果为患者制定全面的康复治疗训练计划。应注意的是:对ADL的评定不能仅限于利用各种表格来完成,而是要对患者的整个生活情况进行全面评定,最终判断出能完成和不能完成的日常生活活动和动作,再针对不能完成的动作进行具体分析,寻找和发现阻碍完成动作的原因,然后进一步确定解决这些问题的方法和手段,以此来设定康复训练的目标,并设计治疗方案和计划。继而开始实施治疗计划。在实施过程中,治疗者应设法充分发挥患者的主动性,让患者认识到自己仍然具备的能力。充分利用患者具备的这些能力,进行基本动作的训练,除此之外,还要为患者选择适当的辅助具,提高患者的功能,另外还要考虑根据患者情况对患者的生活环境进行改造、调整等问题。
4.维持期
以在居住环境中ADL活动自立为目的。环境的不同、恢复程度的差异等,会造成患者能力恢复的范围、程度和自立的方式不同。为了还原或尽量接近患者患病前的生活方式和习惯,治疗者还应该注重生活环境的调整,根据患者的特点和需求,对居住环境和常用的用具进行改造,使患者尽可能地在自然、熟悉的环境中生活。
维持期的康复训练主要包括以下几项内容:
(1)预防和改善废用性综合征。
(2)指导患者发挥和运用代偿能力。
(3)维持改善身体运动和感觉机能:维持改善体力、提高姿势保持能力。包括:步行训练、上下阶梯训练、起立、移乘、双侧协调性改善和操纵轮椅、使用各种工具等上肢的操作性训练。
(4)ADL能力的维持:IADL的能力训练,例如:做饭、洗碗、洗衣、整理卫生、购物、自我安全管理(金钱、危险品等)公共交通工具的利用、公共设施的利用等。
(5)社会参与能力的培养:人际关系维持、交流沟通能力等。
(6)业余时间的合理安排:兴趣爱好的培养、作业能力的训练等。
(7)对家属进行指导:福利政策、房屋等生活环境改造等方面的指导和建议。
(一)起居动作训练
1.床上正确的姿势摆放
急性期卧床阶段正确的姿势摆放,有利于预防褥疮、预防关节变形和挛缩,同时也有利于防治异常的痉挛模式。常见的卧位姿势有仰卧、健侧卧和患侧卧。下面分别予以介绍。
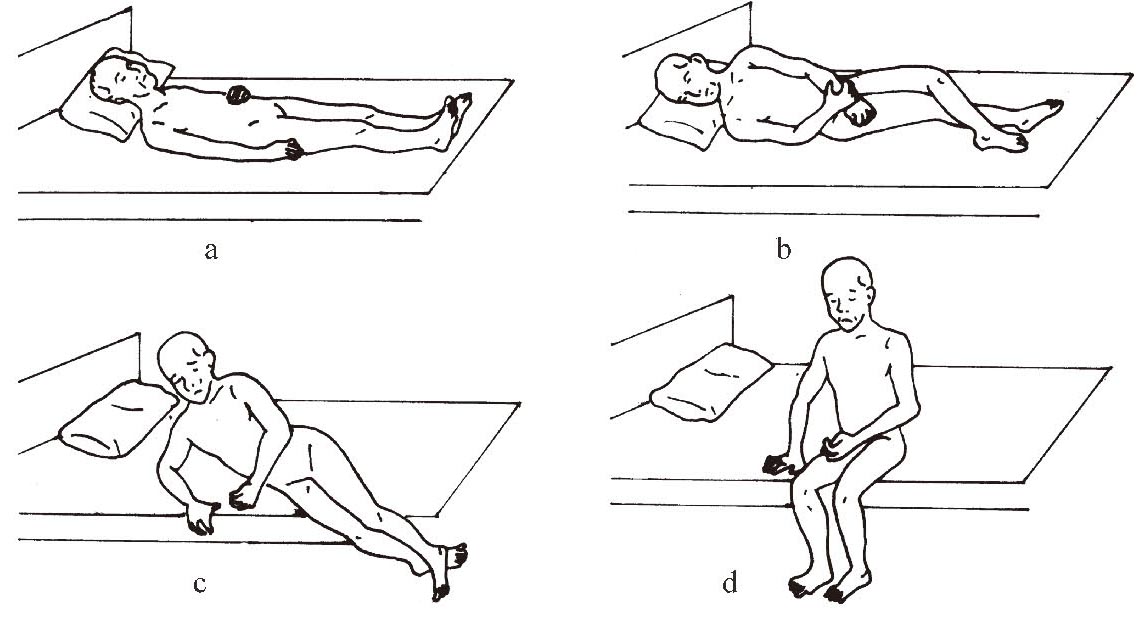
(1)仰卧位时头部枕于枕头上,但枕头不宜过高,以免发生胸椎屈曲;在患侧肩胛下放一个薄枕头,使肩前伸,以防止出现肩关节半脱位,并使肘部伸直,腕关节背伸,手指伸开;患侧下肢伸展,在患侧大腿外侧下方放置一枕头或毛巾卷,以防止患下肢外旋。床应放平,床头不得抬高,手中不应握物,不应在足底放置任何东西,必要时可用支撑架支持被褥,以免出现患侧足下垂(图1-3-1)。
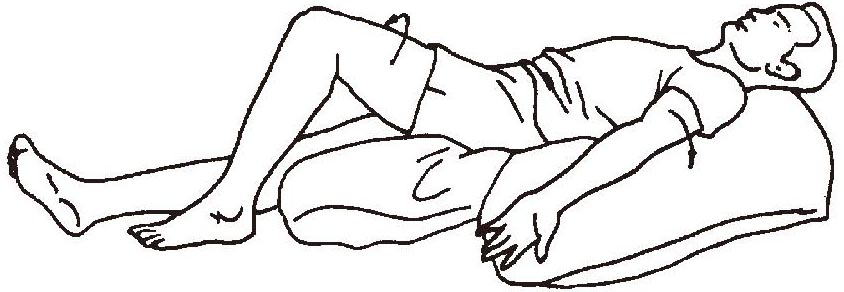
图1-3-1 仰卧位
(2)健侧卧位有利于患侧的血液循环,减轻患侧肢体的痉挛,预防患肢浮肿。健侧卧位时头仍由枕头支持,以确保患者舒适。躯干与床面保持直角,不要向前成半俯卧位;患侧上肢用枕头在前面垫起,上举约100°;患侧下肢向前屈髋、屈膝,并完全由枕头垫起,足不能悬在枕头边缘。健侧肢体放在床上,取舒适的位置(图1-3-2)。

图1-3-2 健侧卧位
(3)患侧卧位可以增加对患侧的刺激,并伸展患侧,以避免诱发或加重痉挛,健手可以自由活动。患侧卧位时,头部稍前屈;躯干稍向后倾,后背用枕头稳固支持;患侧上肢前伸与躯干的角度不小于90°,手心向上,手腕被动背伸;患侧下肢伸展,膝关节稍屈曲,注意保持患侧肩胛骨前伸(图1-3-3)。
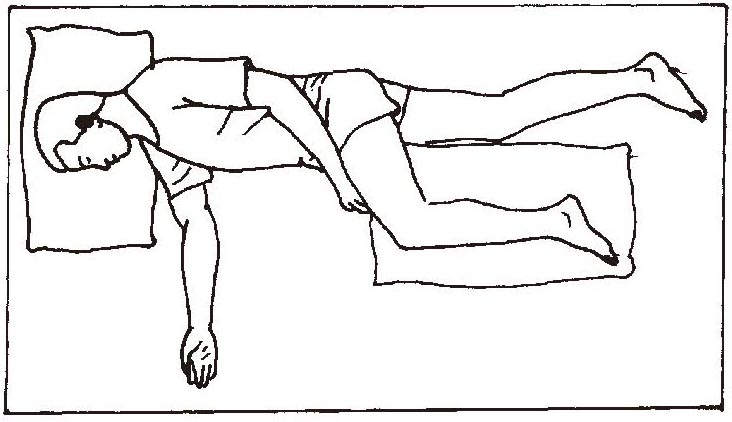
图1-3-3 患侧卧位
2.床上翻身训练
偏瘫患者患侧肢体无自主活动,翻身很困难,如果在床上固定于一种姿势,容易出现压疮,也不利排痰,久之可能造成肺部感染,所以应每两小时翻身一次,以防止并发症。
(1)向健侧翻身:患者仰卧位,用健侧腿插入患侧腿下方;患者双手叉握,患手拇指在上(Bobath式握手),向上伸展上肢,左右摆动,逐步增大幅度,当摆至健侧时,顺势将身体翻向健侧,同时以健侧腿带动患侧腿,翻向健侧。必要时治疗人员将双手分别置于患者患侧臀部和足部,用适当的力量帮助患者翻向健侧(图1-3-4 a―c)。
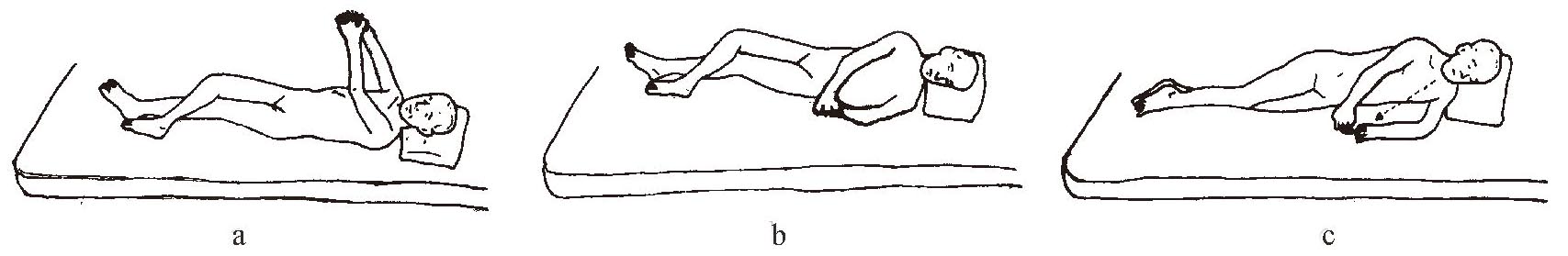
图1-3-4 向健侧翻身
(2)向患侧翻身:患者仰卧位,双手Bobath式握手,向上伸展上肢,健侧下肢屈曲;双上肢摆动,当摆向患侧时,顺势将身体翻向患侧(图1-3-5 a―b)。
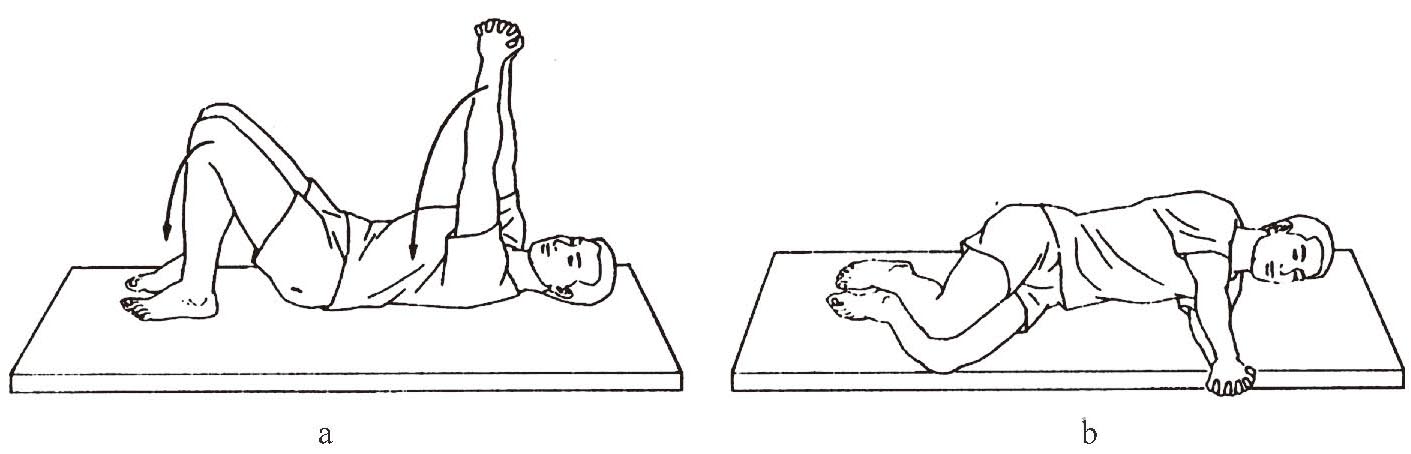
图1-3-5 向患侧翻身
3.坐起训练
部分患者由于卧床时间较长或体质差,在开始坐起训练前,可先将床头逐步抬高适应,以免发生体位性低血压而引起头晕。床头抬高开始角度应从30°-45°起,逐步过渡到60°,直至最后90°。在此基础上开始坐起训练,具体方法是:①患者首先侧移至床边平卧;②用健手握住患者的侧前臂或手腕部,健腿插入患腿的膝下,使其下肢交叉,患膝自然屈曲,一边向健侧倾斜的同时,变成侧卧位,用健腿将患腿移于床边;③然后头向上抬,躯干向健侧旋转,用健肢支撑,上半身离床。用健肢移动患肢直到床边下垂;④继续支撑,直到变成坐位(图1-3-6 a―d)。
图1-3-6 坐起训练
必要时治疗人员将一手放在患者健侧肩部,另一手放于其髋部进行帮助(图1-3-7 a―b)。
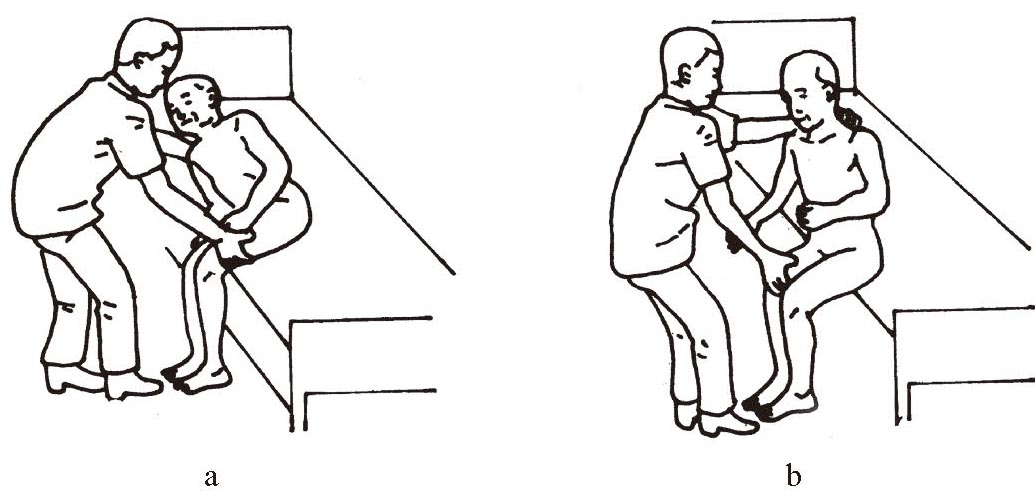
图1-3-7 坐起训练的辅助方法
如果坐起不能保持良好的稳定状态,主要是因为平衡功能减退所致。因此,帮助患者坐稳的关键是坐位平衡训练。坐位平衡训练包括左右平衡和前后平衡训练。左右平衡训练是让患者坐位,治疗人员坐于其患侧,一手放在患者腋下,一手放在其健侧腰部,嘱咐患者头部保持正直,将重心移向患侧,然后患者将重心逐渐向健侧转移。此时,治疗人员一只手抵住患者患侧腰部,另一只手压在患者同侧肩部,嘱咐患者尽量拉长健侧躯干,并且头部保持正直位。随着患者主动性的逐渐增进,治疗人员可相应减少辅助力量。前后平衡训练是指导患者用双手拾起地面上的物品或是双手向前伸,拿起桌上的物品,再向后伸手取一件东西。
4.地板上移动训练
①从地板上坐起
先向健侧翻身;健侧上肢用力支撑,使上身部分抬起;健侧下肢在患侧膝下用力,使患侧下肢髋关节屈曲,上半身进一步直立;健侧下肢屈曲,健侧上肢肩关节内收,保持座位平衡(图1-3-8 a―d)。
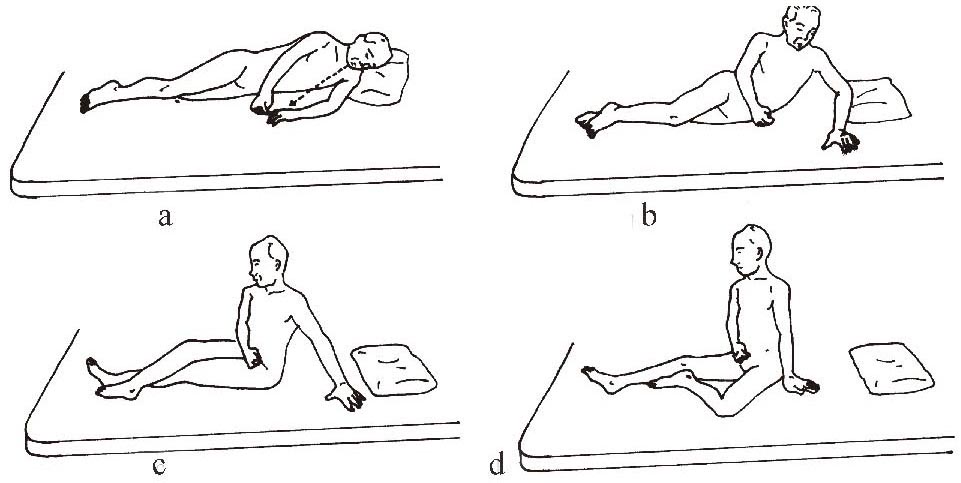
图1-3-8 从地板上坐起
②向前方移动
用健侧上肢支撑身体,把健侧下肢插入患侧膝关节的下方,从健侧髋关节屈曲、外展,膝关节屈曲位开始,健侧上肢反复外展、内收,使臀部向前方滑行(图1-3-9 a―d)。
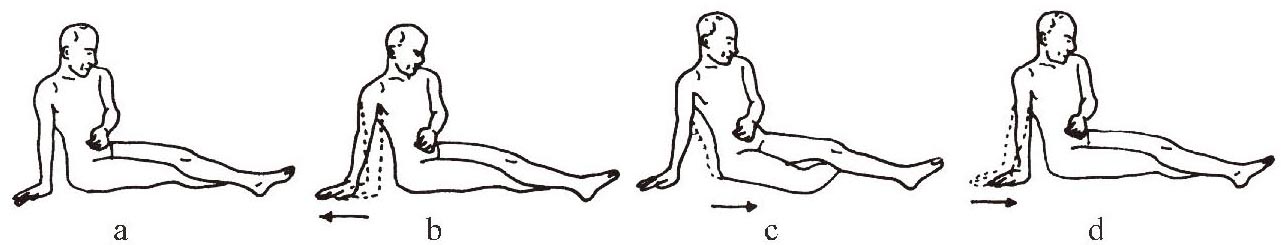
图1-3-9 向前方移动
③向后方移动
用健侧上肢支撑身体,把健侧下肢插入患侧膝关节的下方,健侧髋关节屈曲外展位,用足部踢地板,健侧上肢反复内收、外展,向后方移动臀部,这时,躯干和颈部稍微前屈,容易移动(图1-3-10 a―c)。
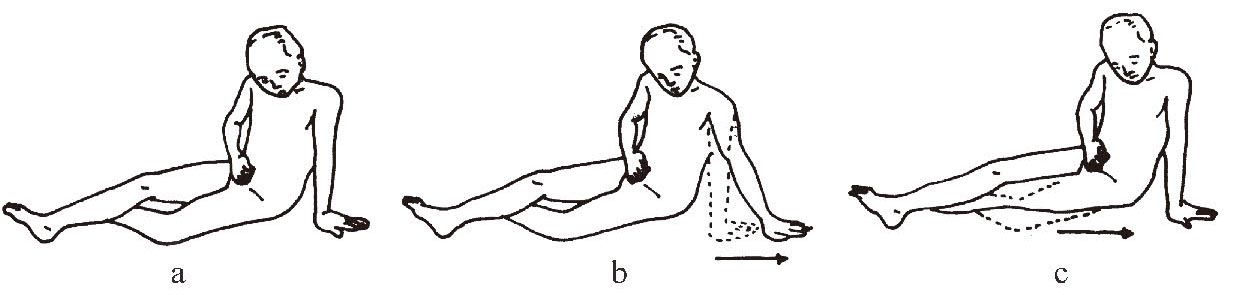
图1-3-10 向后方移动
④向侧方移动。一般是向健侧移动,方法如下:健侧上肢轻微外展后,上半身向健侧倾斜,使健侧上肢支撑身体重心;健侧上肢继续向健侧方向用力,带动臀部向健侧移动;健侧下肢插入患侧膝关节下,带动患侧下肢向侧方移动。
5.站起训练
当患者下肢有一定负重能力时,即可开始进行从坐到站起的练习。训练的要点是重心的移动。具体可分从床边站起和从地板站起这两种情况。后者难度较大。
(1)从床边站起
①先完成床边坐起动作;②健侧上肢支撑,身体重心向健侧偏;③健侧下肢膝关节屈曲,头颈部向健侧用力,健肢负重;④健侧髋、膝关节伸展,与健侧上肢同时用力逐步站起;⑤健侧上肢帮助维持站立平衡(图1-3-11 a―e)。
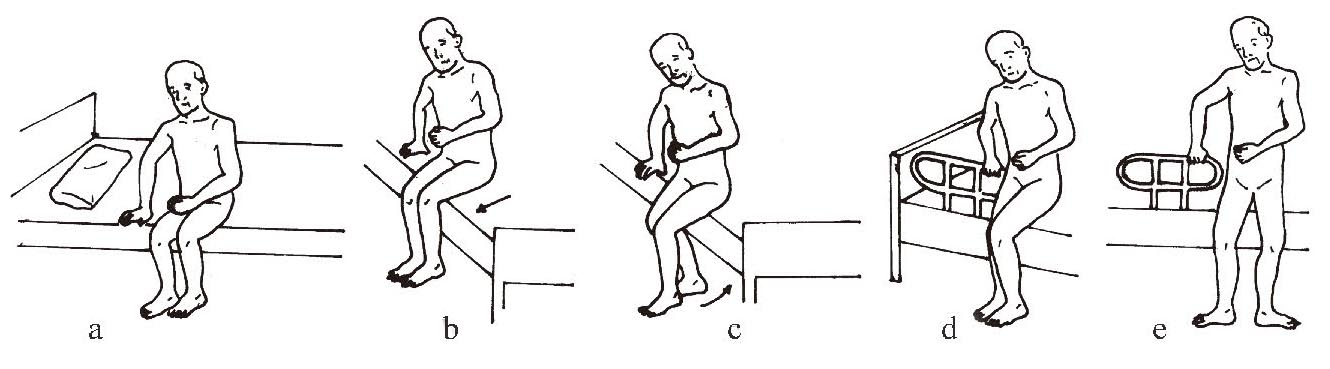
图1-3-11 从床边站起
床边站起的辅助方法:训练人员可站于患者患侧,为了防止患侧下肢的屈膝或足向前方移动,用自己的双膝一边顶住患者的膝部及足部,一边用力拽住患者腰带帮助患者站起。在站起过程中,患者的健侧上肢可以搂住训练者的脖子以维持平衡(图1-3-12)。上述方法也可用于训练患者从椅座位站起。
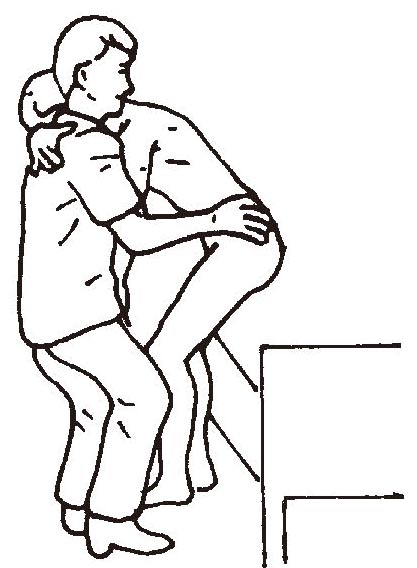
(图1-3-12)
(2)从地板站起
①在地板上坐起后用健侧上肢和双膝支撑;②将身体重心转移到健侧膝关节,健侧单膝支撑;③健侧上肢离开地板,健侧膝关节逐步伸展,健侧髋关节屈曲;④健侧髋关节逐步伸展,完成站起动作(图1-3-13 a―d)。
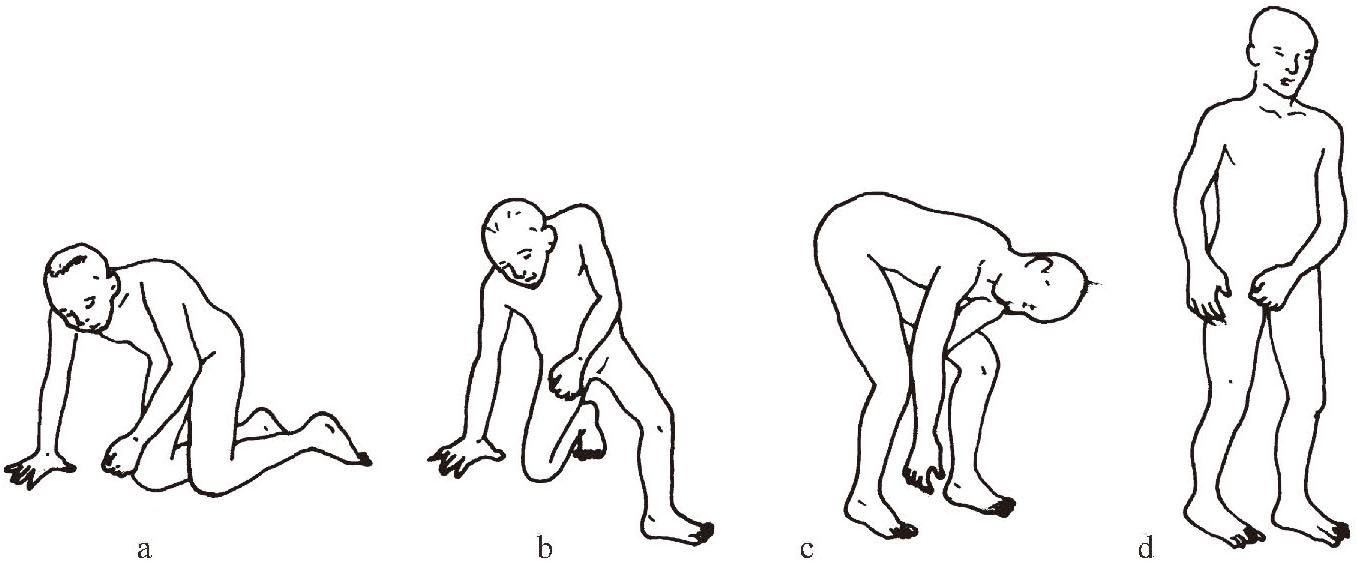
图1-3-13 从地板站起
为了使患者稳定站立,以便为步行做好准备,可进行前后及侧方的站立位平衡训练。具体方法是让患者立位,嘱患者转头向躯干后方看,然后回到中立位,再从另一侧向后看;或是嘱患者分别从前方、侧方及后方的桌上取物品。随着功能的改善,可让患者一手或双手从地上拾起大小不同的物品,或者嘱患者接住治疗人员从前方、侧方抛来的球。
(二)轮椅转移训练
偏瘫患者不能独立行走时,可考虑使用轮椅。轮椅转移训练的重点是注意身体重心如何向健侧进行转移。下面介绍常用的轮椅与床之间的互相转移,以及轮椅与厕所便器之间的转移方法。
1.从床到轮椅的转移
轮椅从健侧靠近患者,轮椅与床成30°-45°角,拉起制动杆,向两侧旋开足踏板;患者用健侧下肢支撑,用健手扶住近侧扶手支撑站起,这时头部向前方伸出;再以健侧下肢为轴转动躯干,健手扶远侧扶手维持平衡;继续转动躯干,调整重心,使臀部正对轮椅后缓慢坐下;调整患侧身体位置,放下患侧足踏板(图2-1-14 a―e)。如果患者的转移能力差,可由训练人员辅助患者完成转移动作。具体方法是:训练者立于患者对面,躯干前倾,利用自己的双膝顶住患者的膝部及足部,避免患者患侧下肢的屈膝或足向前方移动,同时用力抱住患者腰部或拉拽患者腰带后部帮助患者转移身体。在转移过程中,可指导患者用健侧上肢搂住训练者的颈部以维持身体平衡(图1-3-14f)。
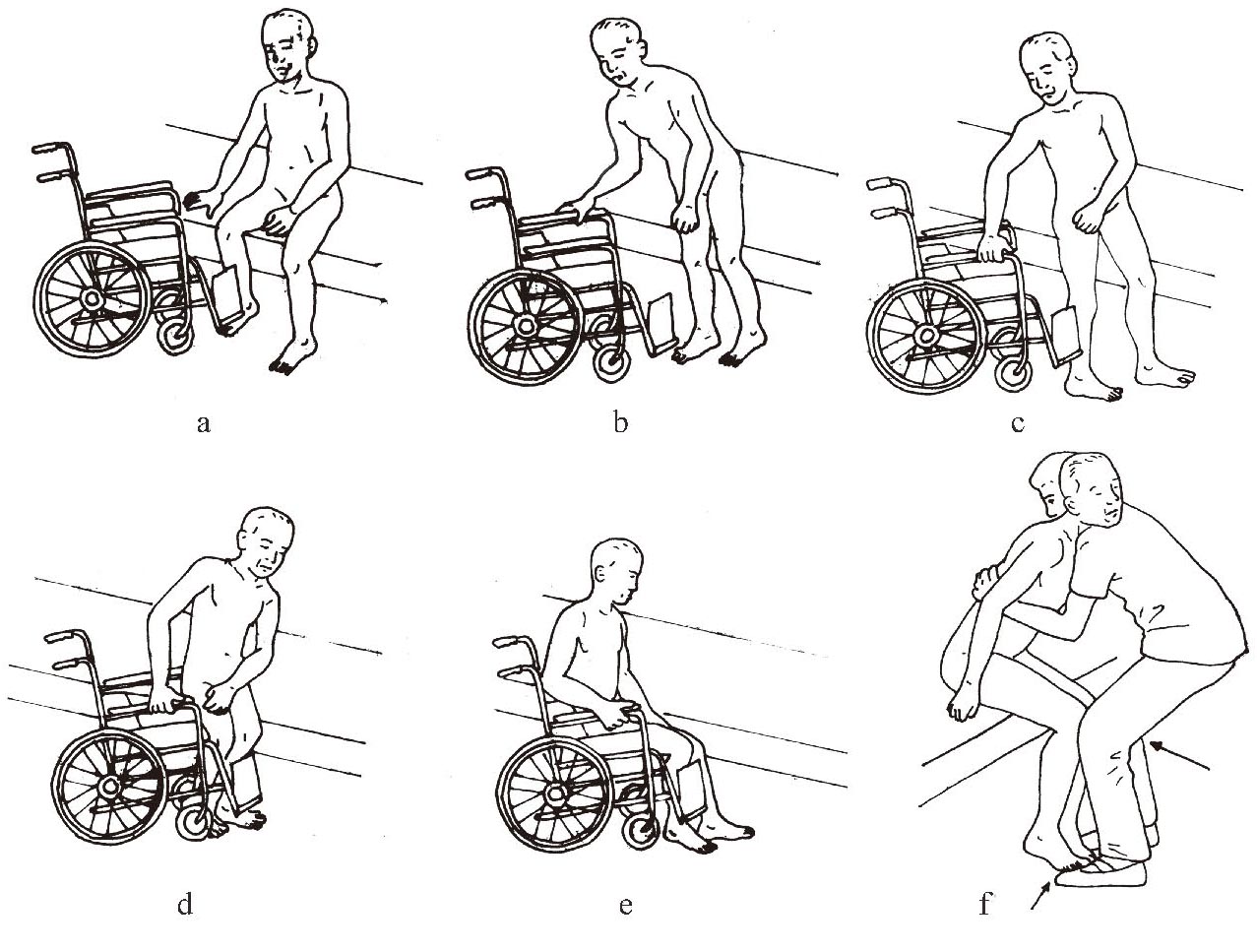
图1-3-14 床和轮椅之间的转移
2.从轮椅到床的转移
将轮椅斜向停至床旁,健侧靠近床,轮椅与床之间成30°-45°角,拉起制动杆,向两侧旋开足踏板,患者用健手扶住近侧轮椅扶手支撑、健侧下肢支撑站起,这时头部向前方伸出;再以健侧下肢为轴转动躯干,健手扶床沿维持平衡,使臀部在床边缓慢坐下;调整患侧身体位置,保持坐位平衡(图1-3-15 a―d)。
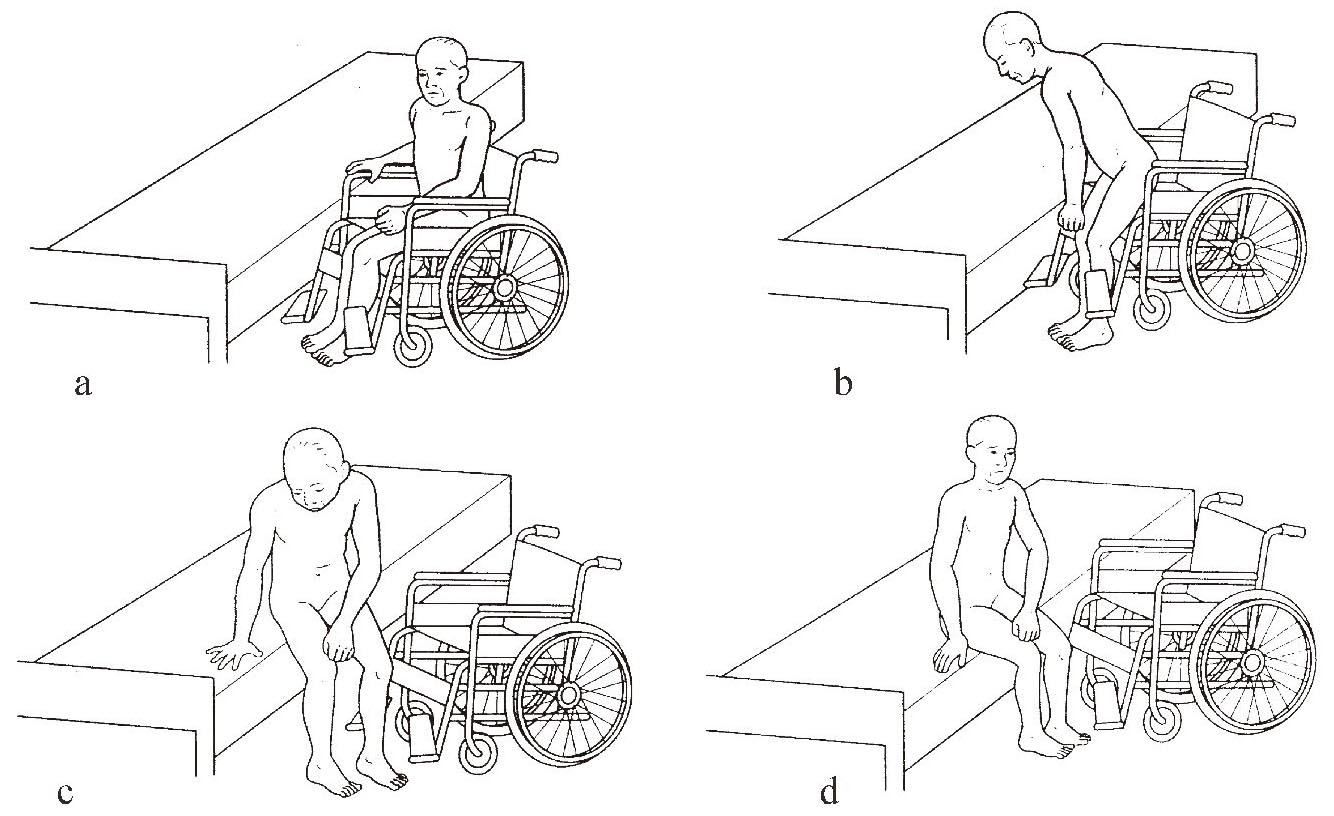
图1-3-15 轮椅和床之间的转移
3.轮椅到厕所的转移
轮椅与坐便器成30°-45°角,拉起制动杆,向两侧旋开足踏板,利用健腿站起、弯腰,用健手扶住对侧扶手,如无扶手,扶在远端的坐便器圈盖上,以健腿为轴转动身体,使臀部正对坐便器坐下。厕所到轮椅的转移动作与上述动作相反。
4.轮椅的驱动
偏瘫患者由于只能用单侧手驱动轮椅,因此最好使用偏瘫专用的单手驱动型轮椅,这种轮椅的特点是,单侧操作就能驱动轮椅两侧的大轮同时行进。如果使用普通标准型轮椅,健手驱动轮椅的时候,必须同时有健侧下肢着地协调用力行进,以防止轮椅前进时偏向一侧。需要进行操作练习之后才能掌握要领、熟练使用。
(三)步行训练
一个正常的步行周期包括站立相期和摆动期,分别约占整个步行周期的60%和40%,而偏瘫患者站立时经常存在患侧下肢负重能力差,站立期时间缩短;而迈步时,又由于足下垂、内翻,导致步态异常、步行缓慢、步态不稳。针对以上问题,可以通过做下面的训练得到改善。
1.指导患者在患侧下肢负重站立状态下,使骨盆呈水平位,在健侧下肢髋关节外旋状态下迈向患腿前方,健足侧方接触患足足尖并与患足成直角。同样,可指导患者将健足迈向后方足跟后面,并与之成直角。
2.治疗人员用双手控制患者骨盆,患者患侧下肢负重,注意防止膝关节过伸展,指示患者健侧下肢前后移动,训练患侧下肢的负重和平衡能力。
3.随着患侧下肢负重能力和平衡能力的提高,即可开始进行迈步训练。当患腿向前迈步时,患者躯干伸直,用健手扶栏杆,重心移至健腿,膝关节轻度屈曲。治疗人员站在患者患侧后方,双手扶持其骨盆,患者迈患腿时,治疗人员帮助患侧骨盆向前下方运动,并防止患腿迈步时外旋;当健腿向前迈步时,患者躯干伸直,健手扶栏杆,重心前移,治疗人员站在患者患侧后方,一手放置于患腿膝部,防止患者健腿迈步时膝关节突然屈曲以及发生膝反张,另一手放置于患侧骨盆部,以防其后缩。
步行训练过程中可使用手杖以保持站立平衡和动态平衡。手杖有单足、四足等不同类型,四足的手杖相对比单足的稳定性好,但是比较笨重。
偏瘫患者使用单足手杖的步行训练方法有以下几种:
首先完成准备动作:健手握手杖,手杖的落地位置在健足的前外方,保持站立平衡。
其次持手杖前移一步,随后患腿迈出一步,最后健腿跟上一步(图2-1-16a)。训练课分成几个阶段,初期,平衡能力不够充分的时候,向前迈出的步伐可以小一些,逐渐掌握基本动作并且稳定性提高后,可以加大步伐或在健足跟上患足时可超过患足位置(图2-1-16b)。熟练使用手杖之后,可以将手拐和患足的两个分别动作合并,即手杖和患腿可同时向前一步,随后健腿跟进一步(图1-3-16c)。
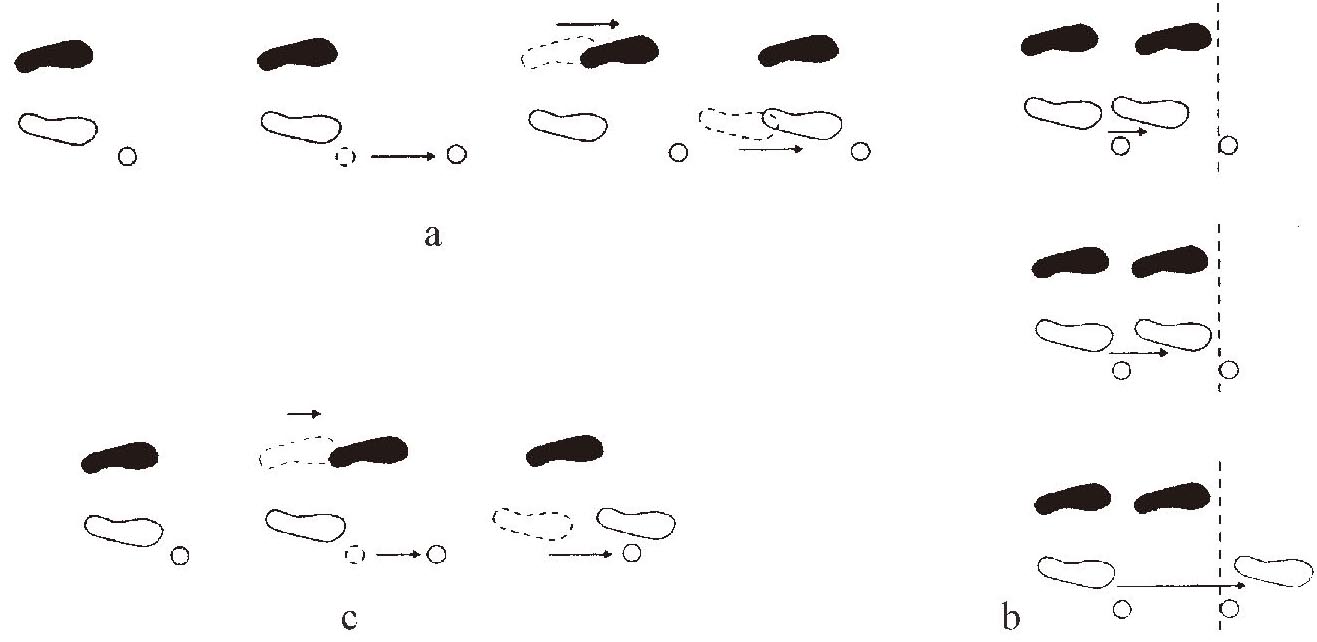
图1-3-16 使用手杖步行训练
此阶段应加强膝关节的选择性运动以及良好的踝关节选择性背屈和跖屈,同时进一步完善下肢的负重能力和平衡能力,提高步行质量和效率。另外,骨盆旋转训练和手的摆动训练,有利于提高患者的步行效率。
为改善骨盆的旋转功能,可让患者进行交叉腿站立和行走训练。对于骨盆的控制训练,可采用如下方法:治疗人员位于患者后方,双手置于患者骨盆处,在患者步行的同时促进骨盆的旋转。
手的摆动训练最初可在立位下进行,指导患者双手分别做触碰对侧大腿部的摆动练习。步行时,治疗人员位于患者前方,持患者双上肢配合下肢运动进行摆动。
对仍存在垂足的患者可以考虑采用功能性电刺激或肌电生物反馈疗法,必要时可用弹力绷带支持足踝或用足吊带、足托等给予矫正。
(四)过障碍训练
偏瘫患者通过障碍物时,根据障碍物的高度不同,可采用不同的方法。一般来说,如果障碍物较低,先前移手杖和患腿,再移动健腿;如果障碍物较高(如门槛),应先前移手杖和健腿,最后患腿跟进一步。下面以通过低的障碍物为例进行介绍。
①先靠近障碍物,站稳;②手杖越过障碍物放稳;③患腿越过障碍物;④健腿跟进一步(图1-3-17)。
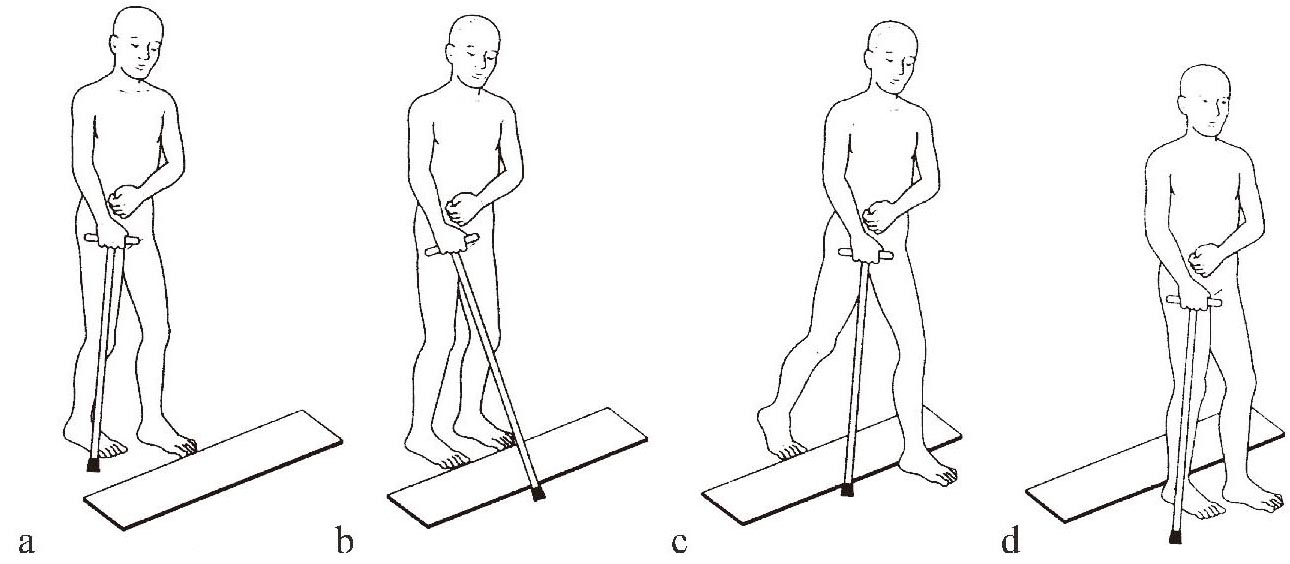
图1-3-17 过障碍训练
(五)上下楼梯训练
在进行上下楼梯训练前应给予充分的说明和示范,以消除患者的恐惧心理,并加强保护,以免发生意外。开始可借助于一个高约15cm的木台进行。治疗人员站于患者患侧,患者将患足置于木台上。此时,治疗人员用手控制患肢膝部,另一手置于健侧臀部。当重心移至前方时,让患者健足踏上台子,停留片刻,稳定后再让从木台上移下健足,以上动作可以反复进行训练,在能够平稳地完成这个动作后逐渐过渡到楼梯上进行。
由于患者下肢稳定性的不同,步行质量有所不同,所选择的辅助手段也有所不同,选择使用助行器等较大辅助器具的时候,由于环境条件限制,在室内尤其是上下楼梯时会受到限制。通常在这种情况下,需要指导患者利用扶手上下楼梯的方法。方法如下:上楼梯时用健手扶住扶手,保持(锁住)患侧膝部的稳定伸展,先向上一层台阶迈上健侧下肢,然后再迈上患侧下肢。下楼梯时,从患侧下肢开始下,患侧膝关节稳定后再下健侧下肢。为了安全起见,在练习初期,上下台阶时,后跟上的下肢迈向与另一侧下肢同一层台阶,然后再向上或向下一层楼梯台阶迈出,即每2步上或下一个楼梯台阶。动作熟练且稳定性有所提高以后,可以采用双侧下肢交替上或下楼梯台阶,即1步上或下一个台阶,即在保证安全的前提下提高速度和效率。
(六)进食
1.进食动作训练的必备条件
进食动作的自立,需要具备保持稳定坐位的能力和上肢的基本功能。最低标准是能够依靠靠背保持平稳坐位一个小时,同时心肺机能无明显变化、无明显疲劳感。因为,如果坐位平衡不够稳定的话,有引起误咽性肺炎的危险性。所以,首先应该训练患者保持平稳坐位的能力,并逐渐延长保持坐位的时间,再逐渐移动到轮椅座位和椅子座位。
上肢需要抓握和搬运能力,即手的肌力、灵巧性和耐久性、关节活动范围,以及手眼协调性等。具体应在以下几个方面给予注意:
(1)可以利用靠枕等辅助保持坐位平衡。
(2)充分进行双手协调性动作训练。
(3)选择制作适当的辅助用具,并设法对餐具等进行调整,如在餐具下方铺垫防滑垫等,以便于患者用餐。
(4)如果麻痹手是利手,就需要考虑进行利手交换训练。
(5)对于进食时容易出现遗洒的患者,可以考虑使用围嘴。
2.进食动作训练
进食动作的训练需要尽早开始。在不明确是否能保持独立坐位时,最好进行床上坐位,在患者的背部和患侧分别放置一个枕头,其辅助保持坐位平衡的作用,同时患侧上肢要有一定辅助支撑,防止患侧肩胛带后撤(图1-3-18)。
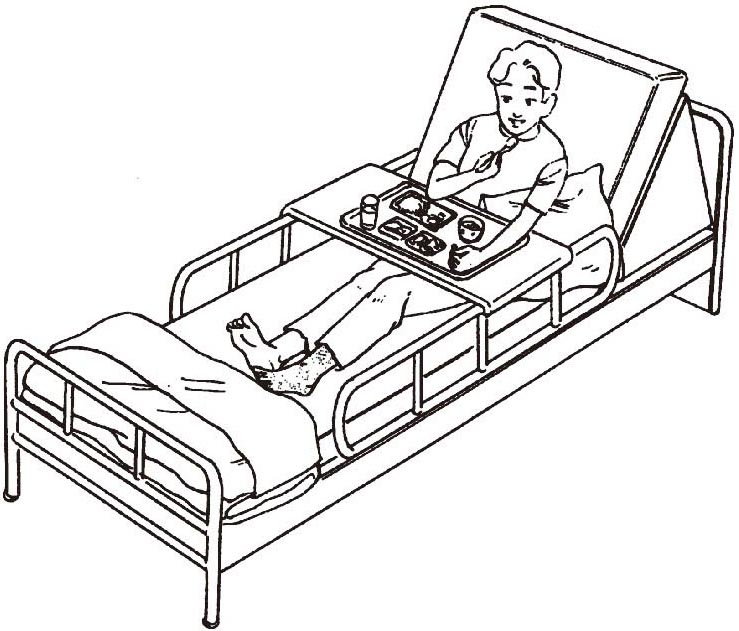
图1-3-18 偏瘫患者的坐位进食
如果患侧手是利手而且瘫痪较重时,可以利用非利手(健手)进食。这种情况下,需要OT对患者进行利手交换训练。在日常用餐时,可以鼓励患者使用勺子或叉子自行进食。但是要根据患者具体情况,在感觉疲劳时,治疗师应立即给予辅助。
虽然患侧手是利手但仍保持握力的时候,可以进行抓握和手的伸展等OT训练,训练过程中患者出现痉挛或联合反应等异常姿势时,应马上纠正异常姿势,同时诱发正确的姿势。在作业疗法训练中,如果患者能够把持勺子把食物送到嘴边,那么在平时的用餐时,治疗师可尝试着让患者自行进食,最初可利用勺柄加粗了的勺子,以便患者抓握。必要时,将餐具下方放置防滑垫。如果患侧手的精细动作良好,可让患者尝试性地使用筷子,并根据需要对筷子进行改良,便于患者使用。
3.吞咽障碍的处理
采用容易吞咽的体位:通常是髋关节屈曲90°,坐直,头稍向前。食物放在口中最佳的位置:一般放在口腔的健侧。对食物形态的选择:选用液体食物时,从高黏度到低黏度;选用固体食物时,表面要光滑,从不需要咀嚼到需要轻微咀嚼,再逐渐选择咀嚼难度大的食物。另外,在食物的材料上下工夫,要选择易吞咽的食物。不宜选择如难于形成食团的、不易切断的、水分多等的食物进食(表1-3-1)。
关于勺的形状,要特别注意勺的大小、深浅、厚薄、轻重、材质及形状,例如,如果勺过大过深,一口的量过多,就难于吞咽。吞咽困难的患者,常伴有记忆、注意力不集中,主动性差,训练起来有一定难度,对此类患者应同时进行认知训练。对于需使用鼻饲或胃造瘘术后的偏瘫患者,其食物成分的配制需由专科医生决定。
表1-3-1 吞咽困难患者食用的流质和固体类食物

(七)如厕动作
1.如厕动作训练的必备条件
(1)将如厕动作进行动作分解的话,包括:轮椅-便器转移、坐下、起立、坐位和立位的平衡保持、穿脱裤子、便后处理等动作,需要分别进行训练之后再进行组合,做连续性动作训练。
(2)独立完成如厕动作的关键是立位平衡和起立动作。训练起立动作时,提示患者在前屈躯干、重心前移的同时伸展髋关节继而站立。使用扶手起立的时候,要注意并非是用手抓握扶手或拉拽扶手,而是要将手放在扶手之上以此起到负重的目的。
(3)做穿脱裤子训练的前提是具备保持稳定的膝关节略微屈曲的站立姿势的能力。
(4)移乘动作也是完成如厕动作的关键,指导重点是要充分利用非麻痹侧的肢体,以非麻痹侧肢体靠近便器,起立后以健侧为轴心转体。
(5)尽可能采用坐式便器。(https://www.daowen.com)
(6)必要时进行环境改造:
·患者使用的卫生间需要足够的空间,便于轮椅或身体的旋转。
·最好采用推拉式门。
·如果是蹲式便器,可以制作简易木架,放置于蹲式便器上,方便患者坐下和起立。
·手纸盒尽量采用便于单手操作的样式。
·采用带冲洗、烘干功能的便器最方便患者使用。
(7)起夜时要提醒患者务必注意的是要确保安全,避免摔倒。方法是:夜间开灯后不要立即起床,而是要确认完全清醒后才坐起,然后双脚充分接触地面后才开始迈步。
2.如厕动作训练
如厕动作是在每天的日常生活活动中最频繁的动作。如果无大小便失禁,那么提高偏瘫患者的如厕自理程度是非常重要的。但是因为通常厕所的空间较小,加大了动作难度,为确保安全,最好在进行了并确认患者能够进行从床到轮椅间的转移动作后,再进行厕所的转移训练。
另外,对于厕所门的开、关,厕所的空间大小、便器的高度、扶手的位置等等因素都应给予考虑。使用轮椅患者的如厕动作的基本程序是:
(1)从健侧把轮椅充分靠近便器后,轮椅与坐便器呈30°-40°角,拉起制动杆,向两侧旋开足踏板,身体重心前移,以健侧下肢为主负重站起。
(2)用健手抓住对侧扶手,如无扶手,扶在远端的坐便器盖上。
(3)以健侧下肢为轴转动身体,使臀部正对坐便器坐下。
(4)厕所到轮椅的转移动作与上述动作相反(图1-3-19 a―c)。
如果使用床旁式坐便器,如厕动作在卧室内进行,则采用如下方法:将坐便器放在靠近患侧;用健手打开坐便器盖;解开裤子后,健手扶床栏站起;以健侧下肢为轴转动身体,使臀部正对便器坐下(图1-3-20 a―d)。
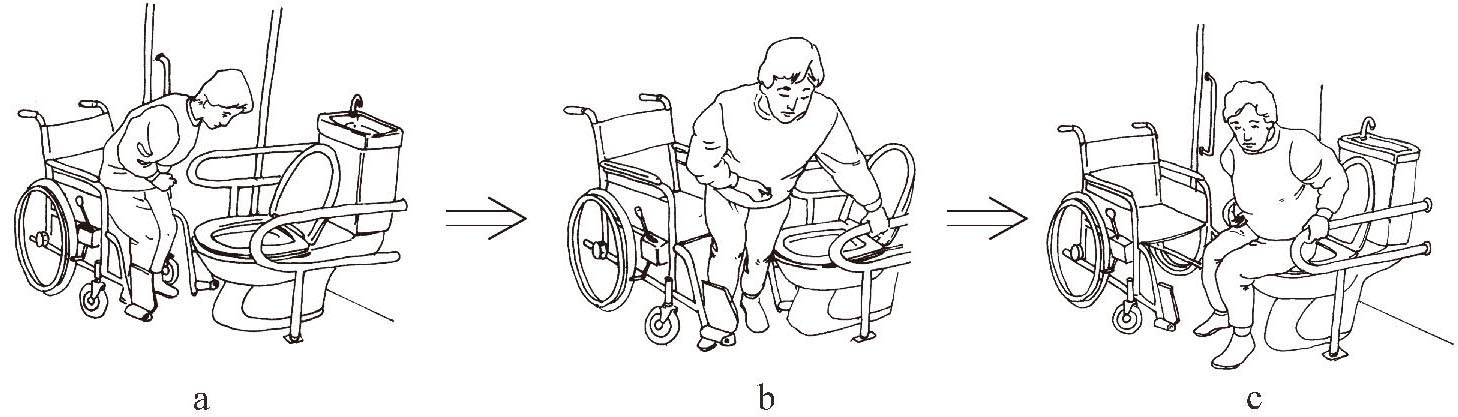
图1-3-19 偏瘫患者的如厕动作(1)
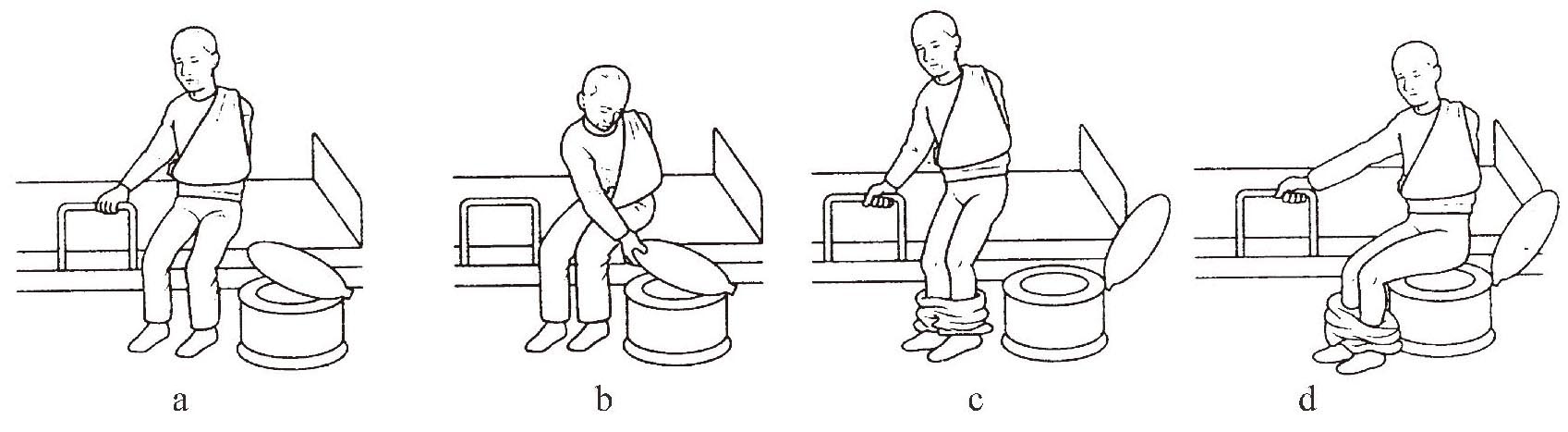
图1-3-20 偏瘫患者的如厕动作(2)
(八)整容
1.整容洗漱动作训练的必备条件
(1)良好的洗漱能力和个人卫生习惯,具有维持健康、预防疾病的作用,确保清洁舒适地生活。是每天必须做的重要活动之一。
(2)作为基础,首先要充分训练构成每个洗漱活动的基本动作。例如:上肢的正常关节活动范围、肌力、协调性、手指抓握能力等。
(3)训练稳定的坐位或立位姿势的保持能力。
(4)根据不同患者的需要,设计、开发、制作辅助用具。例如:将牙刷或梳子的手柄加粗、加长,在剃须刀手柄处加装固定用的带子等。
(5)对生活环境进行适当的改造。例如:将洗手池调整到适合患者使用的高度;将一个刷子固定在洗手盆侧边,便于患者清洗健侧手等。
(6)对患者进行生活技巧的指导和建议。例如:漱口杯选择带手柄的样式、重量较轻的材质;单手拧毛巾时可借助水龙头的把手;指甲刀选择大号,并且安装在一个小平台上后更加便于患者使用。
2.整容洗漱动作训练
如果患者能够移动,最好移到洗脸池边完成洗漱动作。利用健手持毛巾洗脸,然后利用水龙头拧干毛巾擦脸;利用改造后的细毛刷(毛刷背面加两个吸盘)吸在洗手池的壁上,将健手在毛刷上来回刷洗;利用患侧上肢弯曲的前臂和腹部夹住干毛巾,健手在毛巾上来回擦拭。如果患手有少许辅助功能,可利用患手把持牙刷,或者利用自助具固定牙刷,健手挤牙膏,然后用健手刷牙;如果患手功能完全丧失,可用健手单独完成。瘫痪较重时 ,只能用健手完成洗脸动作。随着瘫痪的逐渐恢复,如果患侧上肢出现了共同运动(屈曲),那么可以在抑制肌张力的同时,练习用患手洗脸动作。偏瘫较重的患者,做单手动作时可利用自助具。例如,剪指甲所用的自助具(图1-3-21),洗健手时所用的吸附手刷等等。
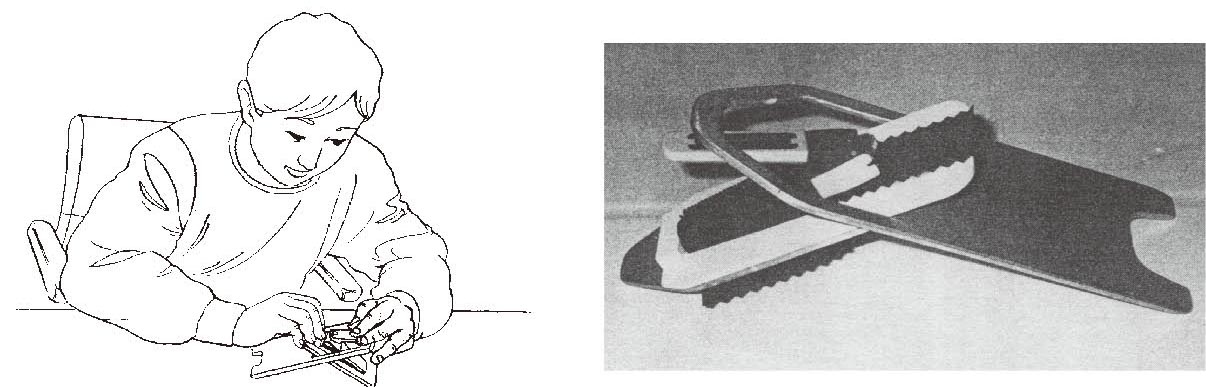
图1-3-21 剪指甲自助具的使用
(九)更衣
1.更衣动作训练的必备条件
(1)首先要充分进行坐位和立位的平衡训练,确保在做更衣动作时的稳定性和安全性。
(2)穿衣裤的顺序为:先患侧再健侧
脱衣裤的顺序为:先健侧再患侧
(3)服装样式、材料的选择应以操作简便、样式宽松、材质顺滑为原则。
(4)根据患者的身体机能水平、职业、性别、个人喜好等进行选择和对服装进行改良,比较常见的修改部分是钮扣、拉链、裤腰等处,多用尼龙搭扣替换钮扣。
(5)适当选用辅助用具。
(6)对平衡能力较差的患者进行指导和辅助时,辅助者应位于患者的患侧一边。
2.更衣动作训练
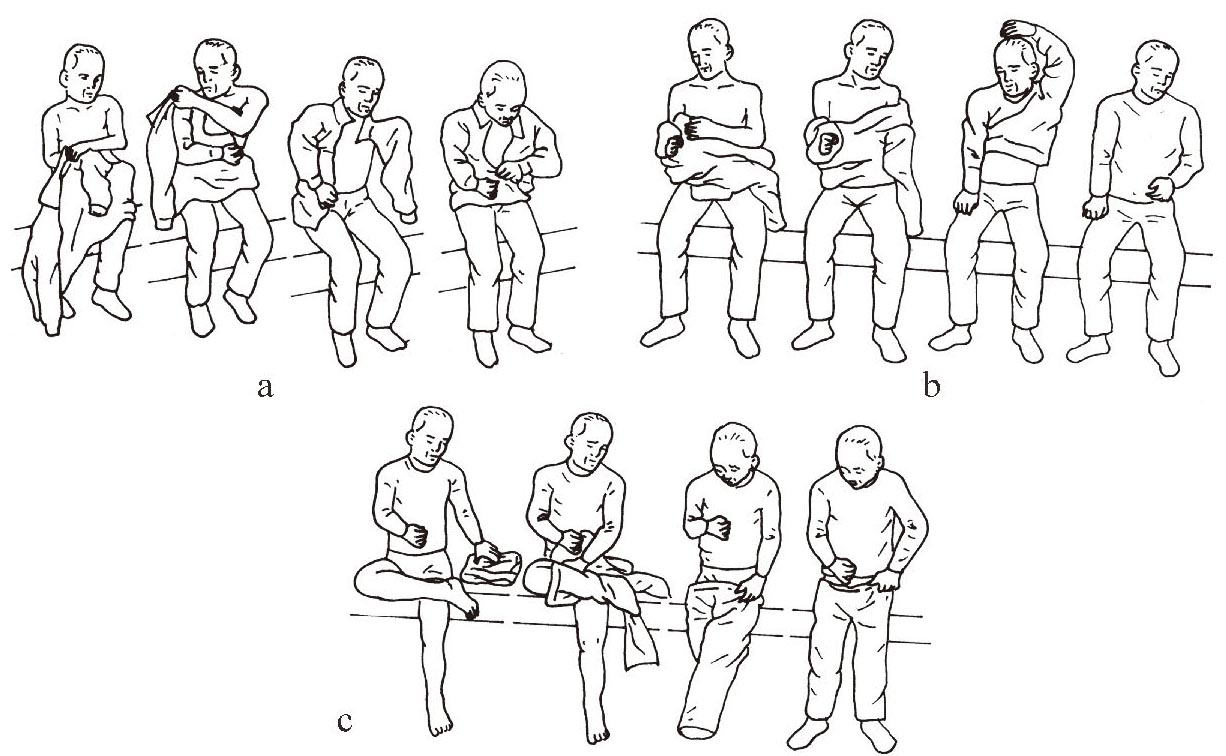
当坐位平衡较好时,可开始进行更衣的训练。以前面开口的衬衣为例,穿衣的顺序如下:①首先穿患侧的袖子直至肘以上;②用健手拿着衣领绕过颈部,经过后背拉至健侧,③穿健侧的袖子;④整理穿上的上衣,系扣子(图1-3—22a)。脱衣时利用健手先将患肢衣袖从患侧肩部退到肘部,然后将健肢从衣袖中退出,最后利用健手将患肢袖子完全退出。如果穿无领套衫,穿衣的动作要领是:患者取坐位,用健手帮助患肢穿上袖子,并尽量拉至肩部,将头套入领口钻出,然后健手插入健袖穿出。脱无领套衫时,利用健手将套头衫后领充分上拉,并将头部从领口退出,再利用健手将双上肢从袖中退出(图1-3-22b)。穿裤子时,①先穿患侧下肢裤腿,②再穿健侧下肢裤腿,③站起,用健手把裤子提上(图1-3-22c)。
在更衣训练过程中,首先检查在这些动作中存在那些问题,对于有问题的地方反复练习,所有分解动作能够顺利完成后,即可开始练习一系列的更衣动作。更衣的训练需要有毅力,避免急躁,适时地给予提示和鼓励。穿衣过程中应注意以下几点,①患侧的袖子一定要穿至肘以上的部位;②用健手拿着衣领,绕过颈部;③肩部是否穿好;④把穿上的上衣整理好。训练过程不能违反上述动作顺序,同时练习用的衣物质地不能太薄或太厚,以免增加练习的难度。脱衣(裤)的动作顺序相反。另外,必须避免做容易使肌张力增高的一些动作。根据Bobath的治疗原理,在更衣动作训练过程中,患者可学会一种自身抑制痉挛的方法。
图1-3-22 更衣的训练
(十)入浴
入浴动作包括:①移动到浴室,②穿脱衣服,③进入浴盆里,④洗身,⑤洗发等,构成入浴动作的每个分解动作都十分复杂,而且都还可以分别分解成若干动作,所以训练起来难度大,需要较长的时间。患者入院后,OT需要进行实际的入浴情况评定,了解和确认哪些方面和环节有问题,并积极与病房护士和家属联系,交流辅助患者入浴的方法和注意事项。患者的入浴评定,包括在浴室的移动能力,起居动作能力,更衣能力,淋浴用的器具及使用肥皂、毛巾等工具的能力。另外,还需要确认浴室的环境,如是否有台阶、浴盆的样式、高度,淋浴的位置、把手的位置、形状、椅子的高度等等。由于偏瘫方向不同,使用什么样的扶手及浴盆的出入口在什么位置等等也有所不同。另外,必须要确认是否能自行洗背,用单手洗发及用单手使用浴液及肥皂等等。实际的入浴场所是由PT、OT共同参与评定及设计,明确各人的分工,设定病房及训练室的具体训练计划,针对存在的具体问题进行专门训练。由于患者出入浴盆的难度较大,所以设计浴室的基本原则是:①选择与浴盆(池)平行且高度相同的椅子。②用健手扶住扶手,健侧下肢先进入浴盆,③从椅子上挪动臀部至浴盆的边缘,④双手向下握住扶手,慢慢地移至浴盆里,如有台阶时,需要借助扶手(图1-3-23a )。介绍患者使用长柄刷独立进行洗澡的方法(图1-3-23b)。
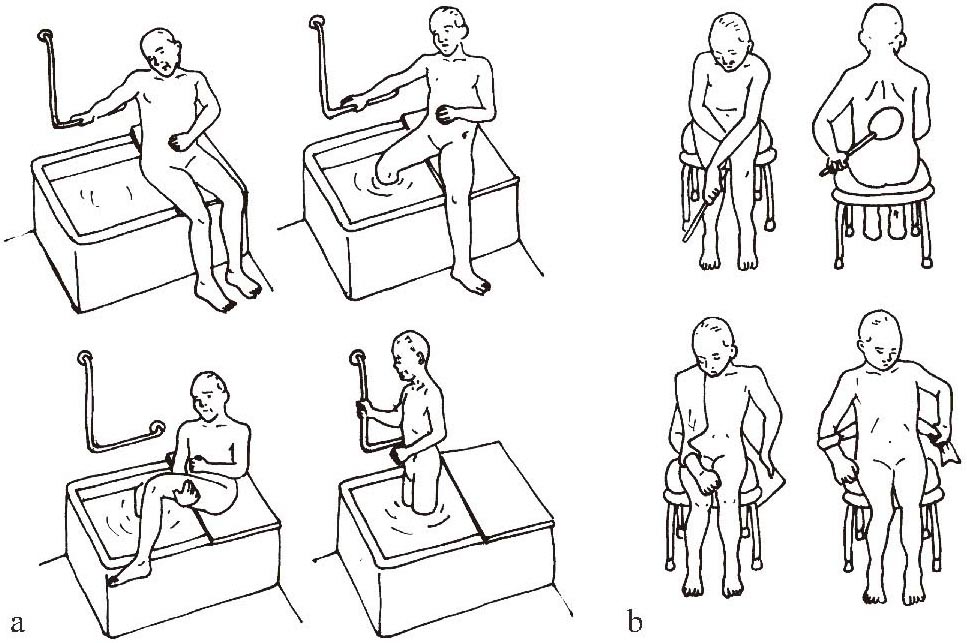
图1-3-23 入浴动作训练
(十一)利手交换训练
偏瘫患者不但患侧的手功能差,其健侧功能与正常人的同侧相比,在速度及灵活性方面多数都有所下降。原因有:皮质脊髓束的同侧支配、大脑的左右机能的差别、智能的低下,偏瘫的影响、废用及药物等有关。因此,为提高患者的生活自理能力需要进行利手交换的训练。训练内容除了练习使用筷子和写字之外,还包括做饭(切菜)、缝衣、使用剪刀等等。手功能恢复的目标,①如果手的功能难以恢复,那么通过控制异常反射,侧重改善上肢和手的姿势。②如果手的功能有可能恢复,那么要具体确定上肢、手的实用性操作,以获得更多的功能为目标。另外,由于偏瘫,很多动作受限制,所以要根据需要设法制作一些自助具以提高日常生活活动能力。下面介绍具体的利手交换的训练方法。
筷子的使用:对勺子、叉子、改造了的筷子等逐一进行练习。用于练习的物品有轻木片、大豆、小豆、弹弓球等,物品的选择应从易到难,循序渐进。在吃柔软的豆腐及面条时,使用筷子比较困难,可通过训练患者手的精细动作及手指间的协调能力来提高能力。在进行OT训练时,应注意保护好患侧上肢,防止患者肢体下垂或从桌子上下坠。
写字训练:由于健侧肢体的机能也会有所下降,所以必须重视进行精细动作训练。书写相关因素包括:
握笔能力:为了解患者能力,可做如下握笔能力的检查:在3张复写用的纸上让患者用全力写,通过观察患者能复写到第几张来了解用笔力度。用患侧手写字时,最初不会握笔,或者握笔过于用力,或者写字不稳。
书写工具,笔的柔软程度和书写难易度可接以下顺序:用粗笔、细笔、2B铅笔、HB铅笔,一般按照这种顺序选择书写工具进行练习。为了能把字写得圆滑,首先按垂直方向、水平方向练习画线、画圆或画角,然后练习写字。在进行写字练习时,要从简单的笔画开始逐渐过度到汉字,从用有格的纸写逐渐过渡到用无格的纸写。
剪刀的使用:开始练习时,可选择用较小的剪刀剪普通纸,从剪直线、曲线等过渡到剪锐角线、圆形等。熟练掌握后,再练习剪稍厚些纸、皮革等。
菜刀的使用:为便于患者切菜,可利用菜板上的钉子固定蔬菜后再切菜;或者如土豆类圆形蔬菜,可先竖着从中间切开,然后将平面放置于菜板上,在相对稳定状态下再进一步加工。这个动作在很大程度上需要拇指的功能,所以应注意先期训练拇指。
针的使用:选择从薄到厚的布料,先用粗针,逐步过渡到用细小的针,绣制从简单到复杂的图案。
(十二)外出
外出可通过步行、自己操作轮椅、使用手杖辅助以及利用公共交通工具等方式。容易遇到的问题有:上下楼梯或过障碍物比较困难;行人多易发生碰撞;路面状况复杂,难以迅速应对;上下公交车时又失去平衡的危险;行动相对缓慢,横穿马路时难以应对;缺乏外出的勇气;缺乏向他人求助的勇气等等。
上下电车的方法可参考上下楼梯的方法,要领是:上车时健腿先上,患腿再跟进;下车时患腿先下,健腿再跟进(图1-3-24)。
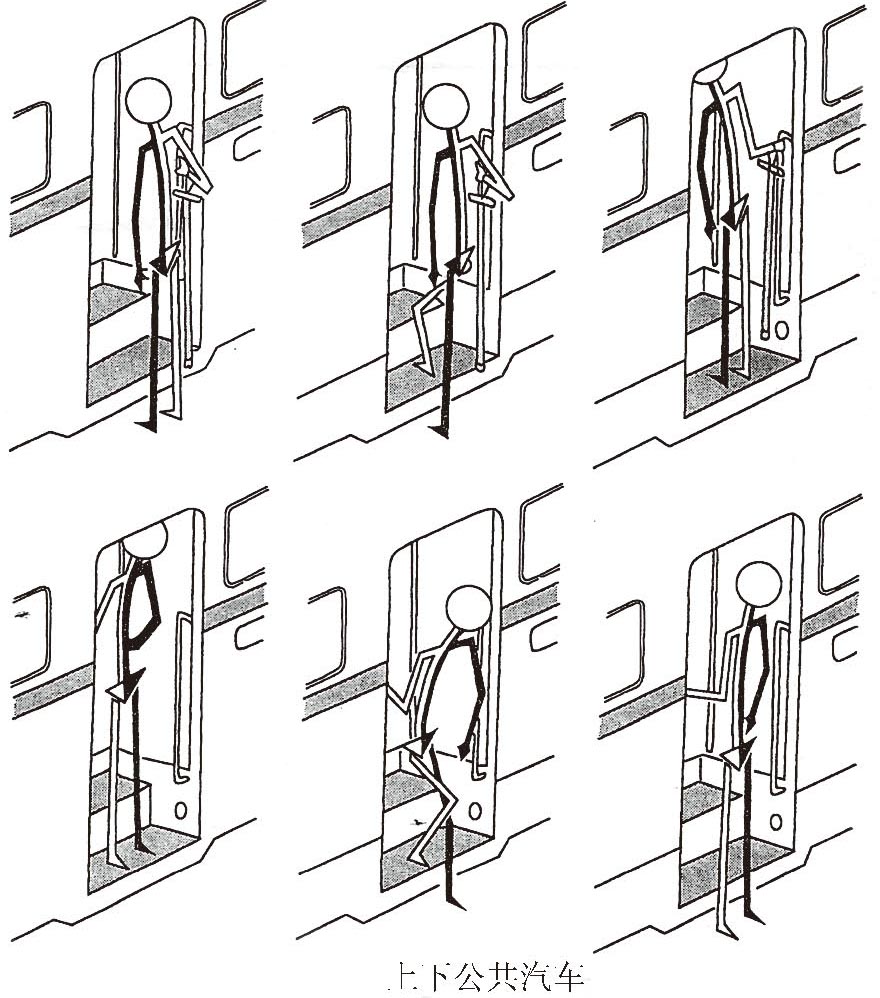
图1-3-24 上下公交车
乘坐出租车或者家用小轿车时的动作要领是:健侧接近轿箱,坐在座位上之后将双下肢移入车内(图1-3-25)。

图1-3-25 乘坐小轿车
很多患者希望能继续驾驶车辆,由于考虑到痉挛发作的危险,最好与医师商量,确认在视觉、判断力、识别标示等方面没有问题,以避免危险的发生。
(十三)交流
偏瘫患者合并语言功能障碍时会发生交流困难。为解决这一问题,最简便的办法是使用交流画板。具体做法是:将图1-3-26中的有关内容复印下来贴在木板上,放在患者健侧上肢附近,患者用健手指向相应的图片,就能向护理人员表达出他的要求。
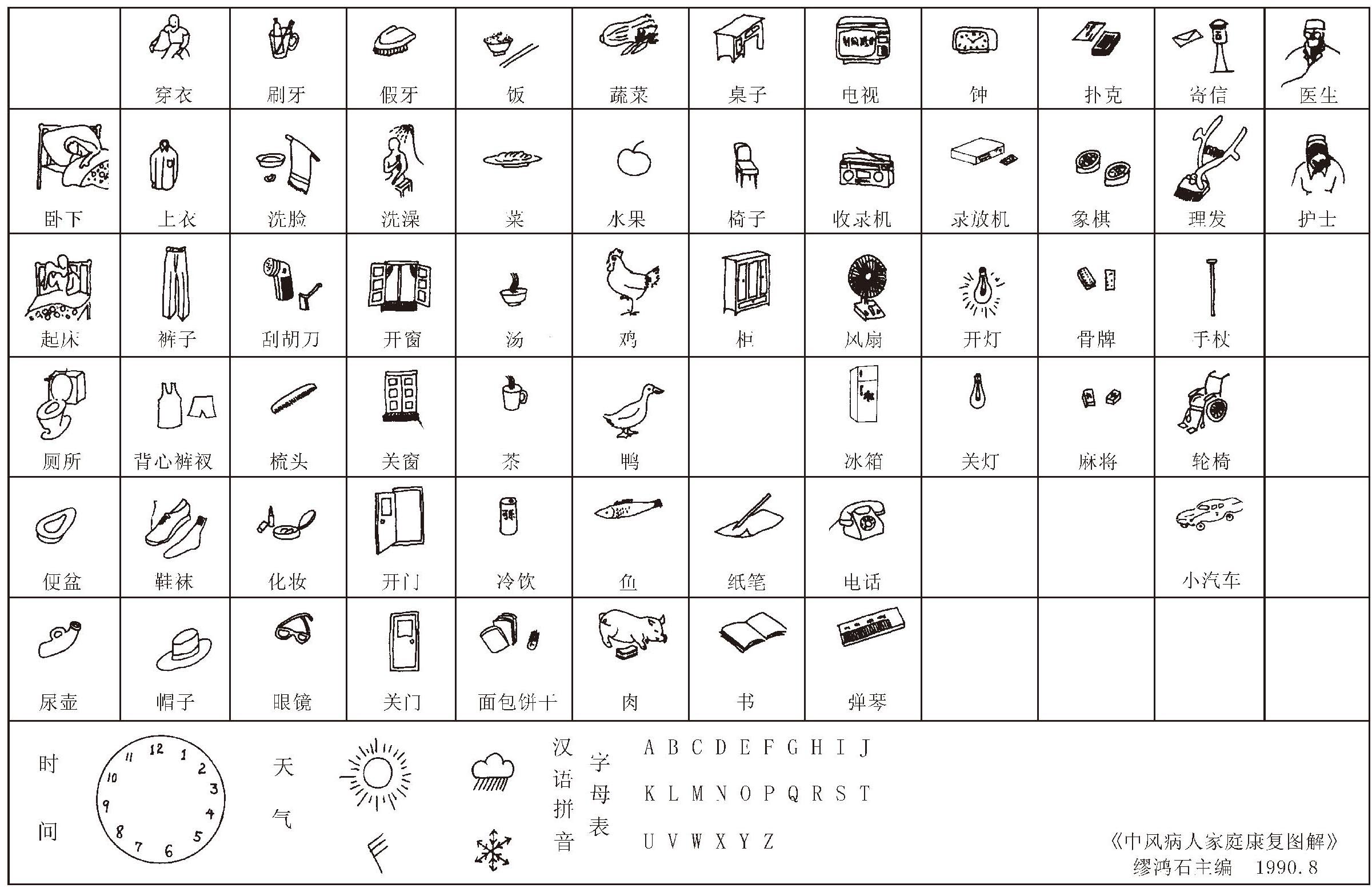
图1-3-26 交流画板
(十四)认知功能训练
1.记忆的训练
每次训练,患者需要记住的内容要少,信息呈现的时间要长些;两种信息出现的间隔时间亦要长些;在刺激出现和反应之间的间隔亦应加大。对于信息量较大的内容,可采用下列方法:
(1)PQRST法:
P——先预习(preview)要记住的内容
Q——向自己提问(question)与内容有关的主要问题
R——为了回答问题而仔细阅读(read)资料
S——反复陈述(state)阅读过的资料
T——用回答问题的方法来检验(test)自己的记忆
(2)编故事法:把要记住的内容按自己的习惯和爱好编成一个小故事,有助于记忆。
对于闭合性脑损伤患者, 利用下面的一些方法进行训练也是十分重要的:①建立恒定的每日活动常规,让患者不间断地重复和练习;②耐心细声地向患者提问和下命令,等候他们缓慢、审慎的回答;③从简单到复杂进行练习,将整个练习分解为若干小部分,先一小部分一小部分地训练,成功后再逐步联合;④利用视、听、触、嗅和运动等多种感觉输入来配合训练;采用代偿方法,如患者视记忆不佳就多用听记忆等;⑤每次训练时间要短,记忆正确时要及时、频繁地给予奖励;⑥让患者分清重点,先记住最必须记的事,不去记一些无关的琐事;⑦多利用记忆辅助物(Prosthetic memory aids),如在患者房间内悬挂规格大些的挂钟、日历、大字书写的每日活动表等;将每日经常进行的活动,分步骤地写成清单放在床边;门上贴着患者家人的合照,可帮助他找到自己的房间;让患者常带记事本,本上记有家庭地址、常用电话号码、生日等,并让他经常作记录和查阅。
2.注意力训练
(1)训练1——猜测游戏(shell game):取两个透明玻璃杯和一个弹球,在患者注视下由治疗者将一杯覆扣在弹球上,让患者指出有弹球的杯子,反复数次,无误后改用两个不透明的杯子,操作同上,此时患者已不能透过杯壁看到弹球,让患者指出有弹球的杯子,反复数次,成功后改用三个或更多的不透明杯子和一个弹球,方向同前,成功后改用三个或更多的杯子和两个或更多不同颜色的弹球,扣上后让患者分别指出有各种颜色弹球的杯子,移动杯子后再作询问。
(2)训练2——删除作业(cancellation task):在16开白纸中部写几个大写的汉语拼音字母如KBLZBOY(亦可依患者文化程度选用数目字、图形),让患者用铅笔删去治疗者指定的字母,如:“B”。成功后改换字母的顺序和规定要删的字母,反复进行数次。成功后可逐步增加难度,步骤为:改用两行印的小些的字母;改为三行或更多行的字母;改为纸上同时出现大写和小写字母;让患者删去指定的大写和小写字母,再穿插加入以前没有出现过的字母,让患者删去将以前未出现过的字母三个一级地穿插入其中,让患者把这些三个一组插入的字母一并删去。每增加难度,要反复数次,成功后再进入下一步。
(3)训练3——时间感(time sense)要求患者按治疗者命令启动秒表,并于10秒钟时主动停止秒表,然后将时间由10秒逐步延长至1分钟,当误差小于1—2秒时,改为不让患者看表,启动后让他心算到10秒时停止,然后将时间延长,到2分钟时停止,每10秒的误差不得超过1.5秒,即30秒时允许范围为30±(3×1.5)秒。达到要求后再改为一边与患者交谈一边让患者进行上述训练,患者尽量控制自己不因交谈而分散注意力。
3.思维训练
思维包括推理、分析、综合、比较、抽象、概括等多种过程,而这些过程往往表现于人类对问题的解决中,因此训练解决问题的能力就等于训练了上述大部分的抽象逻辑思维的能力。下面介绍一些实用的推理和解决问题的能力的训练方法。
(1)训练1——指出报纸中的消息(locating information in the newspaper):取一张当地的报纸,首先问患者有关报纸首页的信息如大标题、日期、报纸的名称等,如回答无误,再请他指出报纸中的专栏如体育、商业、分类广告等;回答无误后,再训练他寻找特殊的消息,比如可以提问两个球队比赛的比分如何?某电影院上映的电影如何?当日的气象预告如何等?回答无误后,再训练患者寻找一些需要患者本人做出决定的消息,比如通过平时的交谈获知患者打算购买一台录像机,治疗者可实现准备出售录像机相关的广告报纸,问患者想购买什么牌子和价格的录像机,指示他从报纸上寻找接近他的条件的广告。
(2)训练2——排列数字(ordering number):给患者提示三张数字卡,让他由低到高按顺序排列,然后每次给他一张数字卡,让他根据其数字的大小顺序插入已排好的三张卡之间,正确无误后,再给他几个数字卡,并令患者找出其中的共同之处,如有奇数或偶数、可以互为倍数等。
(3)训练3——从一般到特殊的推理(reasoning from general to specific):从工具、动物、植物、国家、职业、食品、运动等内容中随意指出一项如食品,让患者尽量多地说出与食品有关的细项,如回答顺利,可针对一些项目提出一些限制条件,让患者说出符合这些条件的项目,如谈到运动时,可要求患者说出哪些运动需要跑步、哪些要用球,哪些运动时队员有身体接触等。这时需要患者除去一些不符合上述条件的项目,其过程就出现了选择和解决的课题,成功后,可以设计一些具体的场景,比如:假设治疗者在杂货店里买回食品,让患者通过向治疗者提问的方式猜出买的是什么?鼓励他先提问一般的问题,如“是植物吗?”“是肉类吗?”等。治疗者回答后再进一步提问特殊的问题,如“是西红柿吗?”“是黄瓜吗?”等。最初允许他通过无数次提问猜出结果,以后限制30次提问猜出结果,成功后再限制到20次、15次等,逐渐增加难度。
(4)训练4——分类(categorization):给患者提示一张列有30项物品名称的清单,并告知这30项物品都分别属于三类(如食品、家具、衣服)物品中的一类,要求患者给予分类,如不能进行,可帮助他。训练成功后,进而要求对上述清单中的某类物品进行更细的分类,如初步分为食品类后,再细分是植物、肉、奶品等;成功后另外给患者一张清单,列有成对的、有某些共同之处的物品的名称,如:椅子—床,牛排一猪肉,书一报纸等,让患者分别回答出每一对中的共同之处。答案允许多于一个,如书—报纸一项可以回答是写出来的和是纸制的等,但必须有共同之处。
(5)训练5——作预算(budgeting):让患者假设一个家庭在房租、水、电、食品等方面的每月开支账目(可作6个月或1年的),然后要求回答某一项(如电)花费最高或最低的月份。回答正确后,再要求计算出某项开支(如电费)的年总费用。回答正确后,改变各项开支的总费用并增加其他开支类别(如衣服、娱乐等),让患者计算出在上述预算条件下每月所需的生活费用,进而分解为每周所需的生活费用等。
训练内容是多种多样的,治疗时可以根据患者的具体情况并参考患者本人的职业、文化背景、兴趣爱好等选择训练项目。而且,训练内容并非要求在一天中就把所有步骤都全部完成,而是可以采用连续数日做一个步骤的训练,能够正确完成之后,再进入下一个步骤。
上述训练均可以利用日常的用品用具,无需准备特殊用品,也非常适合患者出院后在家中继续进行,所以,也应该对其家人进行培训,让患者家属也能够掌握训练方法。
(十五)行为障碍的治疗
行为功能是人脑具有的另一种高级机能,部分偏瘫患者可能会出现行为功能障碍,可表现为①发作性失控:如打破家具,向人吐唾液,抓伤他人,放纵地进行其他狂乱行为等;②额叶攻击:因额叶受损引起,对细小的诱因或挫折出现过度的反应;③负性行为障碍:精神运动迟缓、感情淡漠、失去主动性,患者往往不愿动,即使日常生活中最简单、最常规的活动也完成的十分困难。治疗或训练方法:
1.发作性失控: 临床用药。给予卡马西平(carbamazepine)0.1g—0.3g/次,一日2—4次,配合行为疗法中的暂停(time-out)法。
2.额叶攻击: 用暂停法合并在其鼻孔下释放挥发性氨等正惩罚(positive punishment)法。
3.负性行为障碍
(1)用神经行为疗法中的成型法(shaping procedure):
训练患者完成晨间ADL活动。患者实际上有能力完成这种动作,但因为上述行为障碍而不想做或不做。治疗中可先用代币法(taken economy programme)处理。指示患者起床,如能按指令完成动作,奖励一枚代币,持此代币患者可以换取一些喜爱的实物;指示患者起床后整理好床单,如能按照指令完成,又奖励一枚代币,此时行为与代币比为1:1,即一种行为给予一个代币;以后逐渐改为完成起床、起床后整理床单才给一个代币,此时行为与代币比为2:1;此后再改为完成起床、整理床单、走向洗脸池后才给一个代币,此时行为与代币比为3:1,这样逐步地鼓励患者,将孤立的行为成型为系列行为。
(2)用负惩罚法(negative punishment):
指示患者行走,如患者步行能力完好,但由于有负性行为障碍不想做行走练习,而且对代币换取的实物或看电视、看电影等优惠全无兴趣,不产生激励效果,则规定:如果患者自己走到餐厅,可以一日吃5餐,否则只给少许牛奶,起初患者会产生抗拒情绪,但是又不情愿挨饿,所以以后开始自己主动走向餐厅。
(十六)失认症的治疗
失认症(agnosia)是由于大脑半球中某些部位的损害,致使患者对来自感觉通路中的一些信息丧失正确的分析和鉴别的一种症状。如听失认者听到耳后的钟表声时,可以判断出有声音的存在(有别于聋),但不能分辨出到底是钟表的声音、门铃声音还是电话铃声。
在脑卒中等脑损害中,较常见的失认症有半侧空间失认(6.6%±)、疾病失认(2.7%±)、Gerstmann综合征(1.5%±)和视失认(1%±)等。
1.半侧空间失认
半侧空间失认又称单侧忽略(unilateral neglect),是患者对大脑损害部位对侧一半的空间内的物体不能辨别。病灶常为右侧顶叶、丘脑。
临床实例:60岁男性,吃饭时手不能拿到左边的点心,轮椅操作时左侧经常碰到障碍物,经常忘记拉起轮椅左侧的制动杆,吃饭时,看不到左边的食物,更衣时先穿右侧,甚至经常出现不穿左侧。训练原则是不断地提示患者集中注意他所忽略的一侧,其方法是:
(1)治疗者刻意站在患者忽略的一侧与其谈话;向他的忽略侧提供触觉如拍打、按摩及冷热等感觉刺激;将患者急需的物体故意放在他的忽略侧,让患者用另一侧手越过中线去取。
(2)让患者向健侧翻身,鼓励他用病侧上肢或下肢向前探,若患者没有足够的运动功能去完成这种动作,可让他用健手帮助病手。
(3)在患者忽略侧内用颜色鲜艳的物体或手电筒光提醒他对该侧的注意,但在患者生活环境中,在症状未克服之前,为避免碰撞和损伤患者,易碰倒和损伤患者的物体仍暂时放于患者的健侧为宜。
(4)阅读时为避免漏读,可在忽略侧的边缘放上颜色鲜艳的规尺,或者指导患者用手抚摸书的边缘,从边缘处开始阅读。
(5)半侧空间失认患者的ADL训练:
进食:半侧空间失认的患者,当把食物放在中间时,常常会忽略左边的食物,严重者只吃右边的食物。训练者应设计一些显眼的容器,并在容器的左边放上红色的标记物以提醒注意。最初,半侧空间失认较重时,最好把盘子放在右侧。进食过程中可随时给予必要的提醒,但是在进食过程中,经常大声对话影响气氛,所以在进食过程中可通过转换(左右)盘子来代偿左侧空间失认。对于半侧空间失认的患者,在口腔内左侧残留食物也较常见,所以必须及时进行口腔清洁护理并做必要的卫生指导。
整容:左侧半球空间失认的患者,完成剃胡须、整理头发时常常会只注意右半部分。训练时为了确认动作是否完成,治疗者指导患者一边照镜子,一边完成左侧的整理动作。另外,患者经常出现胡子长了也不注意修饰的情况,需要治疗者经常提醒。
更衣:半侧空间失认患者存在的更衣障碍表现为,患者经常不穿患侧袖子,或者系错扣子等,不能掌握服装的上下、左右、内外。训练初期,治疗者可在服装上直接贴上“左手”“右手”“前”“后”等标志。总之需要设计一些使患者容易记忆、理解的方法加以训练。比如,固定整理衣物时服装前后的摆放、按照穿衣服的顺序叠放衣服、事先录下更衣方法和顺序,作为更衣时的参考等方法都可以利用。另外,半侧空间失认的患者可按照以下方法进行练习,①穿患侧的袖子;②穿健侧的袖子;③套头;④系第一个扣子……
移动:左半侧空间失认的患者,常常忘记拉起轮椅左侧制动杆,或者左脚尚未踏上脚踏板就开始驱动轮椅,危险性极高,因此,必须严格训练。单手驱动轮椅动作有一定难度,一般都需要经过一段时间的训练才能掌握,患者和治疗人员都需要有足够的耐心。训练时,可在轮椅制动杆及脚踏板处做醒目的记号,提示患者加以注意。
训练轮椅操作顺序:患侧轮椅制动杆、健侧制动杆、患侧脚踏板,治疗者以此为顺序在实际操作中发出1、2、3的口令,指导患者按照这个节奏完成动作。患者能够驱动轮椅以后,就可以开始训练向左侧转向、训练跨左侧的障碍物。另外,如果患者不能经常忽视左侧的物体,即使将来能出院回家,也会经常发生迷路的情况,所以需要做提示患者注意观察周围环境的训练,尤其是容易忽视的一侧。并训练牢记标志性建筑或物体的习惯,还要注意提醒患者,在往、返的路上,标志性建筑或物体方向是反向的,避免搞错方向。
2.疾病失认(anosognosia):患者根本不认为自己有病,因而安然自得,对自己不关心,淡漠,反应迟钝。其病灶部位多为顶叶,好发于右侧。
训练上有难度,幸运的是该症状多在3—6个月内自愈。
3.Gerstmann综合征:包括左右失定向或双侧空间失认(bilateral spatial agnosia)、手指失认(finger agnosia)、失写(alexia)和失算(acalculia)四种症状。
临床实例:66岁女性,失语症属于轻度健忘失语,尽管无理解障碍及无表达障碍,但是在日常生活中,不能理解含有数字和空间概念的语言。另外,不会使用洗衣机,所有的衣服都要手洗。在计算、买东西、时间的定向等方面都存在严重的问题。下面是训练方法:
(1)左、右失认:治疗时经常提供左右方向的暗示,以帮助患者辨认在他左或右方的物体;在进行作业时,相应地呼出左或右的方向;治疗者给予指导时,明确地呼出左或右等。
(2)手指失认:给患者手指以触觉刺激,同时呼出该手的名称,反复在不同的手指上进行。
(3)失读:给患者以能出现数目的作业活动,让他辨认和熟悉其中的数字,如玩扑克牌、投骰子等可以训练患者的数目知觉有利于治疗数目失读,让患者阅读短句、短文,给予暗示或提醒,让他理解句和文的意义等。
(4)失写:辅助患者书写并告知写出材料的意义,若健侧有可能书写,应着重训练健侧手在这方面的功能。
(十七)失用症的治疗
失用症(apraxia)是在运动、感觉、反射均无异常的情况下,患者由于脑部损伤而不能按指令完成以前所能完成的有目的的动作。如手的运动、感觉、反射均正确,但当让他表演刷牙动作时却不能,但早晨起床后却能自动地刷牙。在脑卒中等脑损害中,较常见的有结构性失用(2.3%±)、运动失用(1.9%±)、穿衣失用(0.66%±)、意念运动性失用(0.4%±)等。
1.结构性失用的训练方法是选用的作业活动要确保对患者有目的和意义,治疗中要用暗示和提醒,可让患者复制训练者事先示范的平面图形或立体构造,起初给予较多的暗示、提醒,有进步后再逐步减少暗示和提醒的数量,并增加图形或构造的复杂性。平面图形如裁衣的纸样、重新布置家庭用的家具小样等;立体构造有常用物品的排列、堆放和有次序的堆积等。
2.运动性失用(motor apraxia)是最常见的失用症,常见于上肢和舌。发生于上肢时可累及各种动作,如不能洗脸、刷牙、梳头、划火柴、倒茶、用钥匙开门及与人打招呼等,有时并非不能完全不能完成,而是动作笨拙。舌肌失用时,患者只能张口而不能伸舌。其病灶部位常在非优势侧顶、枕叶交界处。训练方法是要加强练习,大量给予暗示、提醒或用训练者的手教患者进行。改善后再减少暗示、提醒等动作,并加入复杂的动作。
3.穿衣失用(dressing apraxia)是由视觉空间失认(visual spatial agnosia)引起的一种失用症,表现为对衣服各部位辨认不清,因而不能穿衣。其病灶部位常在右顶叶。训练方法是训练者可用暗示、提醒或按步骤用言语指示同时用手指导患者进行,最好在上下衣和衣服的左右做上明显的记号或贴上特别的标签以引起注意。再附加结构失用的训练方法,其方法常可增加治疗的效果。
4.意念运动性失用(ideomotor apraxia)是由意念中枢与运动中枢之间联系受损所引起的。意念中枢与运动中枢之间的联系受损时,运动的意念不能传达到运动中枢,因此患者不能执行运动的口头指令,也不能模仿他人的动作。但由于运动中枢对过去学会的运动仍有记忆,有时能下意识地、自动地进行常规的运动。如给患者牙刷时,他能自动地去刷牙,但告诉他去刷牙时,他却又不能去刷牙。因此,常表现为有意识的运动不能进行,但无意识的运动却能进行。其病灶部位常在缘上回运动区和运动前区及胼胝体。
训练方法:由于患者不能按治疗者指令进行有意识的运动,但能够通过过去曾学习过的无意识运动常能自发地发生,这是运动记忆基本完好的表现,治疗时要设法按照要求触发其无意识的自发的运动,如要让患者刷牙,命令他刷牙或者让他假装刷牙是不能完成的;让他模仿训练者刷牙也不一定能完成(因这种患者不能模仿他人的动作)。但将牙刷放在他手中,却能完成一系列的刷牙动作;如命令患者划火柴,然后吹灭它,患者不能完成,假装或模仿也不能完成,但是治疗者把火柴和火柴盒放到患者手中时,患者很可能能够完成该动作;把点燃的火柴放到患者面前时,患者一般能自动吹灭。因此,要经常启发患者的无意识活动,以达到运用其功能的目的。但必须注意选择以前学习过的、日常生活中常用的动作,以前没学过的活动由于无运动记忆是无论如何也达不到的,如果要求患者做过去没有经历过、没有做过的事情或动作,无论如何也不能引起运动。
5.意念性失用(ideational apraxia)正常的有目的的运动需要经历认识—意念—运动的过程。意念中枢在左顶下回、缘上回,由此发出冲动,经弓状纤维到运动前区皮质及运动皮质,后二者是运动中枢。认识到需要运动时就有了运动的动机,产生了运动的意念,做出运动的计划,控制肌力、肌张力、感觉,协同动作,才能完成有目的的运动。意念中枢受损时,不能产生运动的意念,此时,即使肌力、肌张力、感觉、协调能力正常也不能产生运动,称为意念性失用。特点是对复杂精细运动失去应有的正确观念,以致各种基本运动的逻辑顺序紊乱,患者能完成一套动作中的一些分解动作,但不能将各个组成部分合乎逻辑地连贯结合为一套完整的动作。如让患者用火柴点烟,再把香烟放在嘴上,但患者可能用烟去擦火柴盒,把火柴放到嘴里当做香烟。患者在日常生活中常常做出用牙刷梳头、用筷子写字、用饭勺刷衣等动作。患者常给他人一种十分漫不经心、听话极不注意的印象。但模仿运动一般无障碍。这种患者常伴有智能障碍,生活自理能力差。其病灶部位常在左侧顶叶后部或缘上回及胼胝体。
训练方法:可选择日常生活中一些由系列动作组成的完整动作来进行训练,如泡茶后喝茶;洗菜后切菜;摆放餐具后吃饭等。由于顺序常混乱,治疗者除将分解的动作逐个训练以外,还要提醒患者下一个步骤是什么;或用手帮助患者进行下一个运动;直到有改善或基本正常为止。如果已知患者的整体知觉机能水平难以改善时,可集中改善其中某单项的技能,这时要通过组织得很好的学习程序,要患者进行大量的重复,学会一种单项的技能,即所谓分离的技巧(splinter skills)。
意念失用患者的ADL训练:
训练场景:意念失用的患者在实际场合出现的症状比检查时出现的少,所以在设置训练场景时最好尽量接近实际场景。
使用的物品:杯子、筷子、牙刷、肥皂等等训练用的日常物品,最好使用从家里带来的平时习惯使用的东西。
物品的数量:练习入浴、烹饪、整容等动作时,最初使用的物品数量应尽可能少,等习惯后逐渐增加使用物品。
指导的形式:伴有失语时,仅口头命令是无效的,所以应加上模仿或节奏。
做示范动作:如果患者使用工具的方法错误时,治疗者应先示范正确的操作方法,然后指导患者做。如果患者取放物品错误时,治疗者要做示范正确的动作,请患者模仿。如果模仿也出现错误,还可以采用手把手指导的方法,这种方法一般是有效的。参见下图1-3-27。
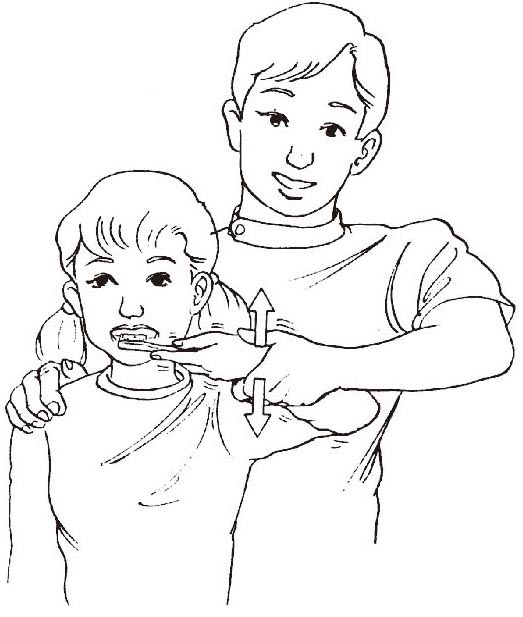
图1-3-27 手把手训练方法
让患者照着镜子刷牙,指导患者做正确的动作。
进食:在实际的进食动作训练中,确认勺子或筷子等工具的使用方法。首先观察拿勺子、筷子等餐具的情况,还要注意能否把这些餐具放回容器中等动作。对于意念失用的患者,不会使用工具,治疗者手把手地指导患者如何正确使用一般是行之有效的训练方法。
整容:对于意念失用的患者,在梳子或牙刷等物品使用方面经常出现错误。另外,患者使用工具的数量越多越容易出现混乱,所以应该尽量减少使用工具的数量。例如刷牙,最初先不使用牙膏,先训练患者从牙刷和杯子等简单物品的使用开始,待其动作逐渐熟练后再进行挤牙膏的动作练习。
入浴:在入浴时面对的物品较多,如水龙头、洗脸盆、沐浴露、洗发液、香皂、毛巾等。对于意念失用的患者,入浴动作一般都非常混乱,难以独立完成。所以,患者进行入浴训练前必须进行评定,明确患者的困难点,有目的地进行训练。对于有障碍的患者,采取的方法是,尽量减少使用工具和清洁剂的数量,或者尽量使用患者已经习惯了的物品。
家务动作:家务劳动包含的项目很多,比如洗衣、做饭、采购、清扫房间、照顾老人或小孩等等,在此以烹饪动作为例,介绍训练重点。烹饪是由一系列动作构成的复杂活动,包括洗菜、切菜、准备调味品和炒锅、炒、煮、盛、洗碗碟、收拾剩饭剩菜等。对患者进行烹饪训练时,首先从简单的训练开始,例如打鸡蛋、切菜等。在开始阶段,可以选择一些简单的菜品在他人辅助下进行制作,如能打鸡蛋后做炒鸡蛋,能切菜后做蔬菜沙拉等。初期,烹调的所有程序不一定完全由患者本人完成,调味料或材料的选择、工具的取放等等患者完成起来有困难的部分,可在治疗者的帮助下或由治疗者辅助完成,最后逐渐减少辅助量。
(十八)偏瘫合并症的治疗
偏瘫后的合并症有许多,以肩关节半脱位和肩-手综合征多见。
1.肩关节半脱位
多见于偏瘫早期,发病率高达60%—70%,主要原因是解剖结构稳定性下降、肩关节固定机制作用丧失、肩甲带周围的肌肉张力不均衡和患侧上肢自身重量的牵拉。尤其是弛缓性麻痹阶段,逐渐开始坐起或站立时,容易因上述原因尤其是由于上肢重力作用而发生肩关节半脱位,这种半脱位会对患者上肢机能的恢复产生极大的不良影响,因此,必须从早期开始采取必要的预防措施和及时的治疗至关重要。
(1)处于弛缓性麻痹状态时,保持肩胛骨的正确位置是预防肩关节半脱位的重要措施。
1)在仰卧位时,可利用采取患侧侧卧位,使患侧得到负重刺激,采取其他卧位时,应注意使用枕头靠垫,避免肩关节被动牵拉向后方。
2)坐位时,将患侧上肢摆放在面前的小桌上,避免肩部后撤。
3)立位时,可以考虑使用三角巾吊带。
三角巾的应用需注意观察患者的变化,肩部周围肌紧张增高,出现屈肌共同运动的时候,应避免使用。
(2)保持肩关节正常的活动范围
(3)加强肩周围稳定肌群的活动和张力:治疗人员一手握住患侧上肢并向上举,一手用手掌由患肩向远端快速摩擦;或者是患者取坐位,患侧上肢肘关节伸直,腕关节背屈,患手放在坐位臀部水平略外侧,然后让躯体向患侧倾斜,利用患者体重使患肢各关节受压及负重,有利于矫正肩胛骨的位置,促进肩部固定机制的恢复。
同时,多鼓励患者经常用健手帮助患臂做充分的上举活动。必须注意的是,在活动过程中避免肩关节及其周围出现疼痛。
2.肩-手综合征
肩-手综合征多见于偏瘫后1-3个月内,症状为突然发生手部肿痛,水肿以手背为明显,皮肤皱纹消失,肿胀处松软,膨隆,但通常止于患手腕部。手的颜色也会出现异常,呈粉红色或淡紫色,下垂时更明显,肿胀的手触诊时有温热感。患手指甲较健侧变白或无光泽,掌指关节、腕关节活动受限。如果未能及时治疗,症状会逐渐加重,X线检查可见骨质疏松改变。后期患手肿胀消失,手呈典型的屈曲畸形,手掌变平,鱼际萎缩,严重时可引起手指变形、手的运动功能永远丧失。
造成肩-手综合征可能有以下几种原因:腕关节长时间的强制性掌屈、腕关节过频过强伸展牵拉、患侧手外伤输液等。
由于肩-手综合征严重影响患者手功能的恢复,必须给予足够的认识和重视。早期预防,及时治疗。具体措施有:
(1)防止腕关节掌屈,保持良好的坐卧姿势,避免长时间手下垂,促进静脉回流。
(2)加强患上肢的被动和主动活动,以防止关节挛缩。
(3)向心性缠绕压迫手指,对于肿胀的手指可采用向心性压迫性缠绕法,通常是用直径1-2mm的线绳由远端向近端缠绕手指,缠绕开始于指甲处,并做一小环,然后快速有力地向近端缠绕至指根部不能缠绕为止,缠完后治疗人员立即从指端绳环处迅速拉开缠绕的线绳。每个手指都缠绕一遍后,最后缠手掌。
(4)冰水浸疗法。其方法是冰与水按2:1混合后放在容器内,将患者的手浸泡3次,每次约3秒钟,两次浸泡之间有短暂间隔。需要注意的是,治疗人员的手要和患者的手一同浸入,以确定浸泡的耐受时间,避免冻伤。
(5)必要时遵医嘱服用药物。
(陈小梅 汪家琮 周红俊)
思考题
1.康复治疗训练的实施流程是什么?
2.偏瘫患者ADL的评价方法是什么?
3.各个恢复阶段的主要训练内容和指导方法是什么?
4.偏瘫患者进食动作训练的必备条件是什么?
5.偏瘫合并症的治疗方法有哪些?
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。