拉沙热(Lassa fever)是一种由拉沙病毒引起的,主要经啮齿类动物传播的急性病毒传染性疾病,有较高的致聋率和病死率。临床表现主要为发热、寒战、咽炎、胸骨后疼痛和蛋白尿,可出现多系统病变。1969年在尼日利亚首次发现了拉沙热病原体,并以发现该病毒的地点命名其为拉沙热病毒。
【病原学】 拉沙病毒(Lassa fever)属于沙粒病毒科,为负链RNA病毒,有包膜。拉沙病毒的基因组为2条单股负链RNA。拉沙病毒可在Vero细胞中繁殖,也可以感染多种动物如小鼠、仓鼠、豚鼠、恒河猴等。
拉沙病毒对理化因素的抵抗力较弱,对酸、热、紫外线、脂溶剂、去污剂等敏感。
【流行病学】
1.感染源和宿主 拉沙病毒在自然界中的主要感染源和宿主为啮齿动物,以多乳鼠为主,其次还有黑家鼠和小鼷鼠。多乳鼠感染拉沙病毒并不发病,但该鼠的带毒率很高,呈慢性持续无症状感染,但在其分泌物和排泄物(如唾液、尿和粪便等)携带并排出病毒,可致食物和水源的污染。感染拉沙热的患者和隐性感染者亦为感染源,可导致医院内感染。
2.传播途径 拉沙热为人畜共患疾病,鼠的分泌物、排泄物、含拉沙病毒患者的血液、尿、粪便或其他身体分泌物可以通过破损的皮肤、黏膜或污染的食物传染给接触者。人与人之间的传播是以直接或间接接触为最常见的方式。拉沙病毒可发生人际传播、医院内感染和实验室感染。
3.易感人群 人群普遍易感。隐性感染及轻症病例占多数。由于是机会性感染,儿童可能因为接触鼠类机会少而患病率略低。感染后会产生免疫力,但目前尚不清楚免疫的有效期限。
4.流行特征 拉沙热具有传染力强、传播迅速、发病率高、症状不明显,感染源不易被发现等特点,所以容易造成疫情蔓延。
(1)地区分布:该病多发生在几内亚、利比里亚、塞拉利昂和尼日利亚等西非国家。
(2)人群分布:任何年龄均可感染发病,无性别、职业和种族差异。但有研究发现居住在拥挤、脏乱的钻石采矿地区的居民的发病率最高,医务人员也是高危人群中的重要群体。
(3)季节分布:无明显的季节性,全年均可发病。但病例多出现在1~5月份,干燥季节。
【发病机制】 拉沙热的发病机制尚未完全阐明。目前认为拉沙病毒可通过损伤的皮肤或黏膜侵入,进入淋巴系统和血液循环。病毒在咽部淋巴组织内增殖,出现咽炎症状。导致多器官损伤的主要机制为病毒直接作用,以肝损伤最常见。出血原因主要为血小板和内皮细胞功能丧失所致。
【临床表现】 拉沙热的潜伏期为6~21d,起病较缓,症状包括发热、寒战、头痛、咽痛、咳嗽、恶心、呕吐、腹泻、弥漫性肌痛、胸腹部疼痛及全身不适。发热为稽留热或弛张热,脉搏较慢,与体温高度不相称,有患者出现眼部和结膜的炎症和渗出,少数病例在病程第2周有面、颈、躯干和臀部微小的斑丘疹出现。出现耳鸣、听力障碍,胸骨后疼痛、肝区触痛明显。
1/3~1/2的患者病情可趋向恶化而进入严重型拉沙热。出现弥散性毛细血管渗出和出血趋向,常发生低血压或休克,中枢神经系统出现癫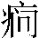 样发作、肌阵挛性抽搐、脑膜脑炎、定向力障碍、痴呆、嗜睡、昏迷,此类重症患者多在病程第2周死亡,死亡的直接原因为休克和循环衰竭。
样发作、肌阵挛性抽搐、脑膜脑炎、定向力障碍、痴呆、嗜睡、昏迷,此类重症患者多在病程第2周死亡,死亡的直接原因为休克和循环衰竭。
存活者在第2~4周开始恢复,多数患者周身虚弱乏力并持续数周,该病的后遗症主要为神经精神系统后遗症,如听觉异常、耳聋,前庭功能障碍,幻觉、痴呆、躁狂、抑郁等。
【实验室检查】
1.一般检查
(1)血常规:病程4~10d白细胞计数减少,血小板数减少,出凝血时间、凝血酶原时间均延长。
(2)尿常规:可见少量尿蛋白、红细胞、管型。
2.血清学检查 应用补体结合试验。用ELISA检测病毒抗原或IgM、IgG抗体,具有很高的敏感性和特异性,作为早期诊断拉沙热依据。
【诊断】
1.诊断依据
(1)流行病学资料:生活在拉沙热流行地区或3周内有疫区旅行史。
(2)临床特点:发热、咽炎、胸骨后疼痛和蛋白尿可作为早期诊断线索。
(3)实验室检查:①血清中特异性病毒抗原阳性;②血清特异性IgM抗体阳性;③恢复期血清特异性IgG抗体滴度比急性期有4倍以上增高;④从患者标本中检出拉沙病毒RNA;⑤从患者标本中分离到拉沙病毒。
2.诊断(https://www.daowen.com)
(1)疑似病例:具有流行病学史和临床表现。
(2)确诊病例:疑似或临床诊断基础上具备诊断依据中实验室检查任一项者。
【治疗】
1.抗病毒治疗 早期用利巴韦林。
2.支持疗法 维持有效血容量和电解质平衡。
【护理】
1.隔离 在标准预防的基础上,还应采用接触传播及空气传播的隔离与预防。本病为一种急性、传染性强的国际性传染病,应采取严密的隔离措施,隔离期至少4周,至患者血液或尿液检测病毒阴性3次以上。患者的排泄物和污染物必须严格消毒,医护人员必须严格执行隔离护理技术。
2.病情观察
(1)严密观察体温、血压、出血倾向等情况,发现有血压下降、出血倾向等,应及早处理。各种穿刺后,局部加压止血应延长在5~10min或以上。
(2)观察消化道症状,记录呕吐物、排泄物性质及量,鼓励腹泻患者口服补液,对频繁呕吐、不能进食或有脱水、血容量不足的患者,应及时静脉输液,以注意维持水、电解质的平衡,但应警惕输液导致脑水肿的发生。
(3)严密观察意识状态,昏迷抽搐频繁应设床栏以防坠床,并防止舌头被咬伤。
3.对症护理
(1)降温:高热期以物理降温为主,对出血症状明显的患者,应避免行乙醇擦浴。解热镇痛剂对本病退热不理想,而且可诱发部分患者发生溶血,应谨慎使用。急性期如果大量用阿司匹林退热,容易损害血小板功能,如需使用,最好用对乙酰氨基酚作为解热药。
(2)缓解疼痛:患者出现肌肉酸痛时,休息能减缓肌肉酸痛的现象,促进血液循环,加速代谢产物的排除。在患者病情允许的情况下,可教会患者对酸痛局部进行静态牵张练习,保持伸展状态2min,然后休息1min,重复进行,每天做几次这种伸展练习有助缓解痉挛。必要时对酸痛的局部肌肉进行热敷,也可加速肌肉酸痛的缓解和恢复。
(3)清洁眼睛、保护角膜:对于眼部和结膜的炎症渗出,可滴抗生素眼药水,必要时生理盐水冲洗,昏迷患者眼睑无法闭合者使用生理盐水纱布覆盖。
(4)预防低血压休克:出现休克征象立即①给予吸氧。②迅速建立静脉通路,按医嘱准确、迅速给予输入液体扩充血容量,并加用血浆和代血浆、碱性液及血管活性药,以迅速纠正休克。快速扩容时,注意观察心功能,避免发生急性肺水肿。③做好交叉配血、备血,为输血做好准备,对于合并DIC的患者,不宜输入全血,避免血液浓缩。④做好各种抢救的准备工作,备好急救药品及抢救设备。
(5)保持口腔清洁:昏迷患者要注意口腔清洁,行口腔护理2/d,定时翻身、侧卧、叩背、吸痰以防继发性肺部感染。
4.心理护理 由于本病可出现出血、头发脱落、听觉神经损伤或是神经功能障碍等,患者容易出现自卑和绝望心理,医护人员一定要在精神上经常地给予其安慰和鼓励,耐心解释治疗的安全性和有效性,以解除患者的焦虑和不安,患者情绪稳定、乐观,有助于疾病的恢复。
5.恢复期及后遗症护理 要注意进行适当的功能训练(包括听力、语言和肢体的功能锻炼),可用理疗、针灸、按摩、体疗等,对智力、运动功能的恢复有较好的疗效。
【预防】
1.做好灭鼠和环境整治工作,降低鼠密度;切断人与鼠类或其排泄物之间的接触。
2.患者要严密隔离至少1个月;男性患者必须禁止性生活3个月,直到精子内检查无病毒为止;患者的排泄物和污染物必须严格消毒。
3.医护人员必须严格执行隔离技术,防止医院能感染。
(杨 滢)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。